科普·直播义诊专区 查看全部
- 升主动脉瘤的诊断与治疗
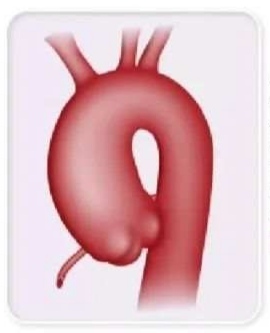
主动脉包括升主动脉、主动脉弓和降主动脉三部分,后者又分为胸部和腹部两部分,升主动脉内径约30mm,长约50~60mm。主动脉可发生各种先天性和/或后天性疾病,主动脉壁向外呈瘤样病理性扩张膨出的病变称为主动脉瘤(Aorticaneurysm,AA),可发生在主动脉的各个部位,广义的主动脉瘤包括真性主动脉瘤、假性主动脉瘤、主动脉夹层三种。真性主动脉瘤指局部主动脉壁的全层呈瘤样扩张突出,即狭义的主动脉瘤。一、发病机制主动脉瘤的发病机制目前并不是十分明确,目前认为是各种原因导致的动脉壁的薄弱、血流动力学改变等多种因素共同作用的复杂过程。主要包括退行性病变如动脉粥样硬化、囊性中层坏死包括马凡氏综合征等结缔组织病、机械性因素血流动力学改变等、创伤性因素及感染性因素如梅毒性主动脉瘤。流行病学调查发现本病大多见于60岁以上的老年人,40岁以下发病者较为少见,因为随着年龄的增长,血管壁易发生退行性改变、粥样硬化等,管腔弹性减退,在压力的作用下扩张形成动脉瘤。动脉瘤越大,破裂的危险性越大。与腹主动脉瘤不同,在升主动脉瘤的病因中,动脉粥样硬化所占比例较小。主动脉瘤的危险因素以吸烟和家庭史最为重要,而高血压是促进主动脉瘤发生发展及破裂的重要危险因素。二、病理解剖及分类在超声检查下按照主动瘤发生的部位,主动脉瘤可分为:1.升主动脉瘤;2.主动脉弓动脉瘤;3.降主动脉瘤或胸主动脉瘤,起点在左锁骨下动脉的远端;4.腹主动脉瘤,常在肾动脉的远端。按形态主动脉瘤可分为:1.囊性动脉瘤:瘤体涉及动脉壁的一部分,呈囊状,可有颈,不对称地向外突出,与正常主动脉分界清楚,常有附壁血栓;2.梭形动脉瘤:瘤体涉及整个动脉壁,呈弥漫性扩张,基底较宽、凸出度较小。外伤性动脉瘤常呈囊状,动脉粥样硬化性动脉瘤常呈梭状。按结构主动脉瘤可分为真性动脉瘤、假性动脉瘤及夹层动脉瘤。1.真性主动脉瘤:管腔局部扩张,当升主动脉扩张>40mm时可诊断为动脉瘤。真性动脉瘤往往由于主动脉壁全层扩张或局限性向外膨出而形成。一般由于血管壁中层弹性纤维缺血、变性、坏死,失去原有的弹性而形成薄弱区,在长期动脉内血流的剪切力作用下而形成。本病占广义主动脉瘤的大多数,可发生于主动脉的任何部位,病死率与患者的年龄、瘤体大小等有关,瘤体破裂是致死的主要原因。2.假性主动脉瘤:假性主动脉瘤指主动脉壁有部分或全层破裂,血液进入破裂部位,在主动脉外层呈瘤样扩张,瘤体的外层壁很薄,容易破裂造成大出血,后果极为严重,多数系创伤、肿瘤、感染或炎症性病变等所致。三、临床表现主动脉瘤的临床表现取决于动脉瘤的大小、部位、病因、对周围组织器官的压迫和并发症,其临床表现多样且复杂。一般无特殊体征,有时可伴有持续性或阵发性的隐痛、闷胀或酸痛,容易造成误诊或耽误治疗。当主动脉瘤发展到一定程度可发生难以避免的破裂并发症,引起难以控制的大出血致病人死亡。突发的剧烈疼痛往往是主动脉瘤破裂或急性扩张的特征性表现,死亡率高,又称人体「定时炸弹」。1.超声心动图表现真性主动脉瘤管腔局部扩张,一般认为,如果升主动脉内径超过40mm即可考虑升主动脉扩张,其扩张程度超过相应正常部位1.5倍可诊断为动脉瘤。在国外常以升主动脉内径>50mm作为诊断升主动脉瘤的标准。二维超声心动图可明确诊断升主动脉瘤,并能清晰显示其扩张的部位、程度及扩张后升主动脉的形态等。四、预后升主动脉瘤预后一般与动脉瘤的大小、是否存在并发症、是否进行及时有效的治疗干预等有关。升主动脉瘤的自然预后通常较差,及早的、正规的外科手术治疗能够帮助患者缓解症状,提高生存质量,降低死亡风险。1.破裂动脉瘤薄弱的瘤壁受血流不断冲击而逐渐膨大,最后穿破而引起出血,一旦主动脉瘤破裂,多数出现严重的血流动力学障碍,迅速导致循环衰竭和死亡;2.附壁血栓形成瘤体膨大处血流缓慢,长期的血流压力加之滋养血管供血减少导致内膜损伤易有血栓形成,血栓脱落可致栓塞;3.继发感染继发感染使瘤壁更为薄弱,容易破裂。五、治疗升主动脉瘤明确诊断后应积极的采取治疗,对于无症状者,多使用药物进行保守治疗,主要控制血压、血脂,以降低心血管疾病的发生风险。但手术治疗仍是升主动脉瘤患者的主要治疗手段。对升主动脉瘤患者,如果具备手术适应证,最好手术治疗。当主动脉根部或升主动脉直径超过50mm,或扩张速度≥5mm/年,应进行主动脉根部修补或升主动脉置换术。目前外科手术是治疗升主动脉瘤最有效的方法,Bentall、Cabrol、Wheat、David、主动脉瓣置换加升主动脉成形手术是这类病人的常用术式,手术效果可靠,风险相对较低。
 王坡 主治医师 北京市大兴区人民医院 心血管外科66人已读
王坡 主治医师 北京市大兴区人民医院 心血管外科66人已读 - 肺动脉高压的分级与治疗
肺动脉高压(pulmonaryhypertension,PH)是常见的肺血管疾病,是多种异源性疾病(病因)和不同发病机制导致肺血管结构或功能改变,引起肺血管阻力和肺动脉压力升高的临床和病理生理综合征,继而发展成右心衰竭。一、肺动脉高压的分级1、轻度:肺动脉收缩压在30-50mmHg,定义为轻度肺动脉高压。一般情况下,此时期没有明显症状,但患者在活动量较大时,可能会出现胸闷、气短及心悸等表现,患者可能会出现活动耐力下降的情况;2、中度:肺动脉收缩压在50-70mmHg,定义为中度肺动脉高压。一般情况下患者平素就可能会出现胸闷、气短症状,同时可能伴随着咯血、头晕、夜间无法平卧等相关表现,严重者甚至会发生猝死;3、重度:肺动脉收缩压大于70mmHg,定义为重度肺动脉高压。患者会出现明显的喘憋症状,活动后喘憋症状会持续加重,同时可伴随出现口唇和甲床紫绀,严重者可出现头晕及胸痛表现。因此不仅仅表现为体力活动受限的特性,很多患者甚至需要长期采取呼吸机支持治疗。二、肺动脉高压的治疗1、基础治疗包括抗凝、利尿、氧疗、地高辛及其他心血管药物的治疗。2、特异性治疗(1)钙通道阻滞剂(CCB)(2)内皮素受体拮抗剂(ERA)药物包括:波生坦:第一个合成的ERA类药物,为内皮素受体A、B双重拮抗剂;安立生坦:高选择性内皮素A受体拮抗剂;马昔腾坦:新一代双重ERA,具有更好的组织穿透力和受体亲和力。(3)PDE5抑制剂药物包括:西地那非:特异性PDE5抑制剂;他达拉非:长效的PDE5抑制剂;伐地那非:高选择性PDE5抑制剂。(4)可溶性鸟苷酸环化酶(sGC)激动剂利奥西呱是一种新型的sGC激动剂,具有独特的双重激活sGC机制,其作用效果不依赖于体内NO水平,可单独或与NO协同提高血浆中的cGMP水平,引起血管舒张和抗重塑作用。不建议PDE5抑制剂和利奥西呱联合使用。(5)前列环素类似物和前列环素受体激动剂药物包括:依前列醇:第一个人工合成的前列环素类似物,半衰期短(3~5min),需要持续深静脉注射给药;伊洛前列素:前列环素类化合物,可通过肺泡型雾化装置给药,起效迅速,20μg雾化吸入可以作为PAH患者急性肺血管反应试验的药物并具有很好的耐受性;曲前列尼尔:在室温下化学性质稳定,半衰期长(2~4h),与依前列醇具有相似的药理学性质;司来帕格:长效的口服前列环素受体激动剂。3.靶向药物的用法用量
 王坡 主治医师 北京市大兴区人民医院 心血管外科62人已读
王坡 主治医师 北京市大兴区人民医院 心血管外科62人已读 - 房间隔缺损的分型与治疗
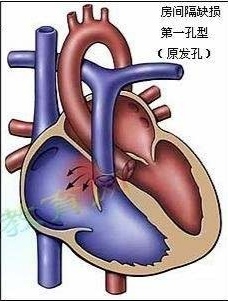
房间隔缺损(ASDatrialseptaldefect)是临床上常见的先天性心脏畸形,是原始房间隔在胚胎发育过程中出现异常,致左、右心房之间遗留孔隙。房间隔缺损可单独发生,也可与其他类型的心血管畸形并存,占先天性心脏病发病总数的5%~10%,女性多见,男女之比约1:3。由于心房水平存在分流,可引起相应的血流动力学异常。正常心脏示意图如下:一、病因在胚胎发育的第4周,心房由从其后上壁发出并向心内膜垫方向生长的原始房间隔分为左、右心房,随着心内膜垫的生长并逐渐与原始房间隔下缘接触、融合,最后关闭两者之间残留的间隙(原发孔)。在原发孔关闭之前,原始房间隔中上部逐渐退化、吸收,形成一新的通道即继发孔,在继发孔形成后、原发隔右侧出现向下生长的间隔即继发隔,形成一单瓣遮盖继发孔,但二者之间并不融合,形成卵圆孔,血流可通过卵圆孔从右心房向左心房分流。卵圆孔于出生后逐渐闭合,但在约20%的成人中可遗留细小间隙,由于有左房面活瓣组织覆盖,正常情况下可无分流。如在胚胎发育过程中,原始房间隔下缘不能与心内膜垫接触,则在房间隔下部残留一间隙,形成原发孔房间隔缺损。而原始房间隔上部吸收过多、继发孔过大或继发隔生长发育障碍,则二者之间不能接触,出现继发孔房间隔缺损。二、分型分期从房间隔缺损的发生学方面可将其分为原发孔房间隔缺损和继发孔房间隔缺损两大类。由于原发孔房间隔缺损常伴有二尖瓣和三尖瓣的畸形。继发孔房间隔缺损根据缺损出现的部位分为中央型缺损(卵圆窝型缺损)、上腔型缺损(静脉窦型缺损)、下腔型缺损和混合型缺损等四种类型。三、临床表现症状出现的早晚和轻重取决于缺损的大小。缺损小的可无症状,仅在体格检查时发现胸骨左缘第2~3肋间有收缩期杂音。缺损较大时分流量也大,导致肺充血,由于肺循环血流增多而易反复发生呼吸道感染,严重者早期发生心力衰竭;另一方面,体循环血流量不足,表现为体形瘦长、面色苍白、乏力、多汗、活动后气促和生长发育迟缓。多数患儿在婴幼儿期无明显体征,以后心脏增大,前胸饱满,搏动活跃,少数大缺损分流量大者可触及震颤。听诊有以下4个特点:①第一心音亢进,肺动脉第二心音增强;②由于右心室容量增加,收缩时喷射血流时间延长,肺动脉瓣关闭落后于主动脉瓣,且不受呼吸影响,因而第二心音呈固定分裂;③由于右心室增大,大量的血流通过正常肺动脉瓣时形成相对狭窄,故在左第2肋间近胸骨旁可闻及2~3级喷射性收缩期杂音;④当肺循环血流量超过体循环达1倍以上时,则在三尖瓣听诊区可出现三尖瓣相对狭窄的短促与低频的舒张早中期杂音。随着肺动脉高压的进展,左向右分流可逐渐减少,第二心音增强,固定性分裂消失,收缩期杂音缩短,舒张期杂音消失,但可出现肺动脉瓣及三尖瓣关闭不全的杂音。如右心室抬举感增强,肺动脉瓣区收缩期杂音减弱,但第二心音更加亢进、分裂,提示存在肺动脉高压。病变晚期将发展为充血性心力衰竭,颈静脉怒张、肝脏增大。四、辅助检查1.影像学检查(1)胸部X线主要表现有肺野充血、心影轻到中度增大和肺动脉段突出,左心室和主动脉正常或比正常稍小。(2)超声心动图和彩色多普勒一般可确立诊断,可见右心房和右心室增大、室间隔与左室后壁同向运动等右心负荷过重表现,房间隔中部连续性中断,并可测量缺损大小。彩色多普勒可以明确血液分流方向、速度并估计分流量。对于静脉窦型缺损超声显像可能有一定困难,双氧水造影有助于发现分流部位,而经食管超声检查可获得十分清晰的图像。2.其他检查心电图检查:表现为电轴右偏、不完全性右束支传导阻滞和右心室肥大。成年患者可有心律失常,以心房纤颤和心房扑动最为常见。右心导管检查:右心房血液氧含量超过腔静脉平均血氧含量1.9溶积%以上,右心导管也可经过缺损进入左心房。右心导管检查可计算肺循环与体循环血流量,确定心内分流情况和测量肺动脉压。五、治疗小型继发孔型房间隔缺损有15%的自然闭合率,大多发生在4岁之前、特别是1岁以内。鉴于较大的缺损在成年后发生心力衰竭和肺动脉高压的潜在风险,宜在儿童时期进行修补。外科手术修补疗效确切,但创伤较大,恢复时间较长。在排除其他合并畸形、严格掌握指征的情况下,房间隔缺损可通过导管介入封堵。年龄大于2岁,缺损边缘至上腔静脉、下腔静脉、冠状静脉窦、右上肺静脉之间距离≥5mm,至房室瓣距离≥7mm,可以选择介入治疗。
 王坡 主治医师 北京市大兴区人民医院 心血管外科421人已读
王坡 主治医师 北京市大兴区人民医院 心血管外科421人已读
问诊记录 查看全部
总访问量 771次
在线服务患者 1位
科普文章 4篇
年度好大夫 1位





