科室介绍 查看全部
科室医生 查看全部
科普·直播义诊专区 查看全部
- 磁力环治疗胃食管反流病临床试验在火箭军特色医学中心(原第二炮兵总医院)正式启动
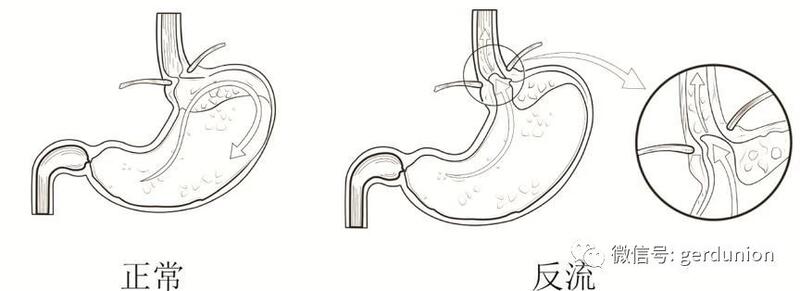
胃食管反流病 (GERD),是指胃内容物反流入食管,引起不适症状和(或)并发症的一类疾病。GERD的典型症状为反酸、烧心,还有一些合并非典型症状,如胸痛、上腹痛、上腹烧灼感、嗳气等,同时还可伴随食管外症状,如哮喘、喉痉挛、慢性咳嗽、咽部异物感和声音嘶哑等,是消化科常见的慢性疾病。 GERD 是常见疾病,西欧和北美GERD 的患病率为10%~20%。日本GERD的患病率约为6.6%。北京和上海两地同时进行的人群调查结果显示GERD 的患病率为5.77%。我国的胃反流检出率正逐年升高,GERD 的治疗越来越受到人们的关注及重视。 根据2014年中国胃食管反流病专家共识意见,治疗胃反流的方式为:改变生活方式及饮食习惯、药物治疗、外科手术治疗、内镜治疗。在这些治疗方式中都存在一些弊端,仍有部分中重度胃食管反流患者对治疗效果不满意。 GERD的根本原因在于食管下括约肌(LES)功能减弱或丧失,使得胃内容物异常反流到食管。因此要治疗GERD疾病,就要恢复或增强LES压力。目前宁波胜杰康生物科技有限公司研制了一种利用磁原理增强LES压力的抗胃食管反流植入器械(又称磁力环)。 磁力环经腹腔镜微创手术植入于患者胃食管交界处--食管下括约肌的位置。在静息状态下,磁力环利用磁珠间的吸引力关闭食管下括约肌,闭合的磁力环的磁力较大且能保证松弛的LES闭合,起到抗反流作用;当患者正常吞咽时,较大的吞咽力又能够轻松克服磁力,使植入的磁珠互相分离以适应食物或液体的正常通过,并且在吞咽时由于磁珠的分离,磁珠间互相的磁力减少,不会过分影响正常吞咽。 与国内现有的术式相比,采用磁力环的新术式,其优点在于: 1、不改变消化道生理结构,不影响对胃食管其他疾病的诊断和治疗; 2、手术快速简单、创伤少,术后恢复快; 3、抗反流长期有效,无长期副作用,减免药物的辅助治疗,手术可逆。 如果您的情况基本符合下列描述,您将可能有机会接受该器械在国内的首批治疗使用: 1、18周岁≤实际年龄<75周岁,且预期寿命大于3年。 2、生理状况可接受外科治疗,如可耐受常规麻醉和腔镜手术。 3、至少6个月以上的GERD病史(包括确诊或有典型GERD症状,如反酸、烧心等),且对药物酸中和或抑制治疗有应答。(烧心的定义:上腹部或胸骨后烧灼样疼痛或不适等感受。) 4、需要每日服用PPI药物。 5、食道pH监测显示酸暴露总时间>4.5%。(在接受该检查前,应停止所有抗反流药物治疗至少7天。) 6、暂停PPI药物治疗期间有GERD症状。 7、愿意配合并完成研究随访及相关检查。 8、自愿参加本试验并书面签署知情同意书。 如果您的基本情况有一条符合以下描述,您可能不适合该器械在国内的首批治疗使用: 1、需行急诊手术者。 2、近3个月内参与过其他研究性药物或器械临床试验者。 3、有如下病史之一者:接受过胃食管手术,接受过抗反流外科治疗,有胃食管癌史或胃癌史。 4、有针对GERD或BE的内镜干预治疗史。 5、疑似或确诊的食管癌或胃癌。 6、经内镜检查确认大于2cm的食管裂孔疝。 7、食道测压检查结果:湿咽后远端收缩积分(DCI)平均值<500,或无效吞咽百分比>30%。 8、食管炎C级或D级(LA分类标准)。 9、身高体重指数BMI>35。 10、最近3个月,平均每周出现吞咽障碍症状不止1次。 11、诊断患有硬皮病。 12、诊断有食管运动障碍(例如失弛缓症、胡桃夹食管、弥漫性食管痉挛、食管下括约肌高压等)。 13、已知有食管狭窄或食管解剖结构异常(如Schatzki环、梗阻病变等),或有相关病史。 14、患有食管或胃静脉曲张。 15、患有BE。 16、无法理解试验要求,或不能完成研究随访计划。 17、孕妇,哺乳期妇女,或打算在研究阶段受孕的。 18、患有可能导致无法依从满足方案要求或较低预期寿命(如少于3年)的疾病(如充血性心力衰竭等)。 19、诊断患有精神疾病(如双相情感障碍、精神分裂症等),但如果是因为使用某些药物而表现出抑郁症状的除外。 20、已知或怀疑对钛、不锈钢、镍或含铁元素材料过敏的。 21、体内有电子类植入物,或腹部有金属类植入物。
 吴继敏 主任医师 火箭军特色医学中心 胃食管反流病中心4153人已读
吴继敏 主任医师 火箭军特色医学中心 胃食管反流病中心4153人已读 - 胃食管反流性喉痉挛的综合诊治:附64例报道
链接本文:http://yxyjyjy.hbu.cn/CN/10.3969/j.issn.1674-490X.2018.03.003或http://yxyjyjy.hbu.cn/CN/Y2018/V35/I4/11摘要:目的 研究反流性喉痉挛(gastroesophageal reflux laryngospasm, GERL)的临床特点及其对综合诊治的反应。方法 纳入2010年1月至2016年6月连续住院,症状问卷调查符合喉痉挛发作特点,胃镜、测压及24 h pH检查后行PPI、食管贲门射频治疗或胃底折叠术后喉痉挛症状消失,随访观察12个月以上喉痉挛无发作而诊断为GERL的患者,统计分析GERL患者的gastroesophageal reflux disease(GERD)症状谱,喉痉挛发作特点、检查结果及对抗反流治疗的反应。结果 本研究共纳入GERL患者64例,平均年龄48.9岁。71.9%患者伴有反酸、烧心等典型GERD症状,75%的患者伴有咳嗽、哮喘等食管外症状。35.9%患者主诉反酸可致呛咳,继而出现喉痉挛, 73.4%的患者自觉餐后、进食刺激性食物、饱食或饮酒后喉痉挛多发,42.2%的患者喉痉挛多发于平卧睡眠中。24 h pH监测和胃镜检查的病理性酸反流和食管炎的检出率分别为53.1%和48.6%。本组有37.5%的患者对PPI的反应良好,51.6%有部分反应,10.9%对PPI反应不佳;84.4%的患者因不能停用PPI或PPI疗效不佳选择食管贲门射频治疗或胃底折叠术,取得了良好的疗效。结论 喉痉挛可作为GERD的食管外表现之一。GERL患者可合并GERD的典型症状和/或食管外症状,部分患者可自觉喉痉挛发作与反流症状、饮食、体位等因素相关而有助于GERL的诊断。GERL通常对PPI、射频治疗和胃底折叠术等抗反流治疗反应良好。喉痉挛(Laryngospasm)为喉部肌肉反射性痉挛收缩,声带内收,声门部分或完全关闭导致不同程度的呼吸困难,甚至完全性呼吸道梗阻。喉痉挛发作通常为突然发生且毫无预兆,一般持续数秒,可伴有吸气性喘鸣,咳嗽、失声,喉痉挛引起的气道阻塞使患者出现濒死感和恐惧感,进而可造成严重的精神心理创伤,严重的喉痉挛发作还会造成晕厥,喉痉挛发作的持续时间短暂,多于数分钟内缓解,少数严重者可导致窒息甚至威胁生命[1]。喉痉挛的诱发因素包括全身麻醉、神经系统疾病、胃食管反流、离子紊乱等。胃食管反流病(gastroesophageal reflux disease,GERD)为胃内容物反流至食管、口腔(包括咽喉)和/或肺导致的一系列症状、终末器官效应和(或)并发症的一种疾病。GERD已成为一种常见的,甚至是危害极大的慢性疾病[2]。胃内容物经过咽喉反流至咽喉以上可出现溢出、喷洒和喷出现象,从而激惹了以咽喉为中心的上呼吸道和下呼吸道,可引起反流性咽炎、反流性咳嗽、反流性哮喘,若反流物声门反射性闭合,喉部括约肌受伤害性刺激后可出现快速、有力收缩,则可导致反流性喉痉挛(gastroesophageal reflux Laryngospasm,GERL)的发生,严重时可导致患者出现晕厥[3, 4]。由于GERL患者的胃食管反流典型表现通常不明显或容易被忽视而容易造成漏诊和误诊误诊,故很有必要阐述和研究与GERL的临床特点及其综合诊治的反应,以引起各专科医生重视。资料与方法一、一般资料 选择2010年1月至2016年6月火箭军总医院胃食管反流病科收治并符合下列条件而诊断为GERL的患者64例:(1)年龄>18周岁;(2)其临床表现符合喉痉挛发作表现,吸入性糖皮质激素及支气管扩张剂等治疗无明显疗效。(3)均于本中心完善胃镜、高分辨率食管测压和24小时pH监测等GERD术前评估。(4)经过抗反流治疗,包括PPI(proton pump inhibitor, PPI)等抗反流药物治疗,食管贲门射频治疗或腹腔镜下胃底折叠术后喉痉挛症状消失,其他GERD相关症状明显缓解,治疗后随访观察12个月以上喉痉挛无发作。二、方法抗反流治疗前临床调查:采用自拟GERD症状调查表[5],调查内容包括喉痉挛的发作特点;典型GERD症状,如反酸、烧心;食管外症状,如咳嗽、咳痰、喘息、胸闷气短、咽部异物感、声音嘶哑等。同时调查患者的睡眠情况和外院治疗情况。抗反流治疗前客观检查:胃镜:食管炎采用洛杉矶分级标准(LA):正常为食管黏膜无破损;LA-A为1个或1个以上黏膜破损,长径≤5mm;LA-B为1个或1个以上黏膜破损,长径>5mm,但无融合性病变;LA-C为黏膜破损有融合,但<75%食管周径;LA-D为黏膜破损有融合,至少达到75%的食管周径; GEJ和膈肌脚压痕的距离差≥2.0cm时诊断为食管裂孔疝(hiatal hernia,HH)。24 h食管pH监测:DeMeester评分>14.7为病理性酸反流,14.72~50、51~100、>100分别为轻度、中度和中度病理性酸反流。食管高分辨率测压:UES压力(参考正常值范围:34 mmHg ~104 mm Hg,低于或高于正常值为异常),LES压力呼吸平均值(正常参考值范围:13mmHg~43 mmHg,低于正常值为异常),LES-CD压力带分离距离(出现分离为异常,视为HH)和无效吞咽百分比(无效吞咽百分比≥30%为频繁无效蠕动,100%为蠕动缺失)。抗反流药物治疗:给予艾司奥美拉唑肠溶片20mg/次,2次/d餐前口服;同时使用胃动力曲美布丁片0.1g/次,3次/d 餐后口服;铝镁加混悬液1袋/次,3次/d 餐后口服;8周为1个疗程,停药后若症状复发则开始下一个疗程。胃镜下食管贲门射频治疗和腹腔镜下胃底折叠术:方法如前所述[6],射频治疗部位至少覆盖食管齿状线以上2.0cm和一下0.5cm,共6个或以上平面,相邻平面间隔0.5cm。胃底折叠术将胃底以360°包绕食管下端,以不可吸收线固定2-3针,如果合并食管裂孔疝则同时行食管裂孔疝修补术,以不可吸收线缝合缩小膈裂孔进行食管裂孔疝修补。结 果一、临床表现特点(表1)本组64例GERL患者,男性45例,女性,平均年龄为48.9±13.5岁(19-77岁),GERL平均病程为7.7±8.6年(6个月-42年),其中46例患者合并不同程度的反酸、烧心等典型GERD症状,典型GERD的平均病程为11.0±12.1年(6个月-45年),48例患者伴有其他食管外症状,其中伴有咳嗽、哮喘和咽喉炎症状的患者分别为32例、29例和26例。本组10例患者的喉痉挛症状为偶发,既平均一个月以上出现一次,而54例为频发,既发作频率逐渐增加到平均一个月发作一次乃至每天发作数次。本组15例患者的每次喉痉挛发作持续时间均为1分钟以内,而其余49例患者的喉痉挛发作持续时间多为一分钟以上,其中22例患者曾因严重的喉痉挛发作而出现意识丧失,3例患者因严重发作而急诊采取气管切开抢救,这3例患者均被喉镜检查证实存在声门下狭窄,其中合并哮喘的患者喉痉挛发作通常更为严重,1例患者因喉痉挛发作意识丧失而导致头部外伤,而喉痉挛较轻时可仅表现为咽喉部阵发性发紧、憋气和发音障碍。30例为夜间睡眠中发作为主,表现为突发喉紧窒息致醒,同一天发作一次或数次,自头几次发作之后这类患者常因恐惧而不敢平躺从此半卧位或坐位睡眠,另外34例患者则白天和夜间均有发作;所有患者的在喉痉挛明显时均伴有强烈的恐惧感及发作后的持续性恐惧焦虑。本组有52例患者的喉痉挛发作有自觉诱发因素,23例患者可自觉喉痉挛发作与反流物的直接刺激或呛咳有关,47例患者自觉喉痉挛与饮食相关,可于饱餐、进食不当或饮酒后多发,21例患者自觉冷空气、刺激性气体等外界因素可诱发喉痉挛发作。本组患者因喉痉挛发作多于急诊科、呼吸科、耳鼻喉科和心理科等就诊,曾被诊断为喉痉挛、哮喘、咽喉炎、神经官能症和焦虑症等并进行相应的药物治疗,疗效均不满意。所有患者于本中心评估后均以PPI等抗反流药物治疗作为起始流治疗,其中7例患者药物治疗后喉痉挛明显缓解,最终停药;另外17例患者抗反流药物治疗症状明显缓解,不能停药;33例为部分缓解,不能停药;7例患者口服抗反流药物无明显疗效。因停药症状易复发或无效并且同时合并其他明显的胃食管反流相关症状而接受射频治疗或胃底折叠术治疗的患者分别为23例和31例,其中有1例为射频治疗后再次接受胃底折叠术治疗计入手术治疗,3例因喉痉挛及声门下狭窄而气管切开而不能拔管时间长达1年至3年的患者均接受胃底折叠术治疗,分别于术后7天,2个月和3个月拔除气管套管。抗反流治疗后平均随访时间为5.4±1.9年。表1. 本组GERL患者喉痉挛发作特点。项目 例数百分比%仅表现为喉痉挛发作而无其他症状34.7合并反酸烧心等典型GERD症状4671.9合并其他食管外症状4875合并阵发性咳嗽症状3250合并喘息胸闷气短等哮喘症状2945.3合并咽部异物感等咽喉炎症状2640.6喉痉挛偶尔发作/频繁发作11/5317.2/82.8持续时间1分钟以内/1分钟以上15/4923.4/76.6严重发作伴有意识丧失2234.4夜间睡眠中发作为主2742.2白天和夜间均有发作3757.8发作时伴有明显的恐惧感64100自觉诱发因素5281.3反流症状可诱发2335.9饮食相关4773.4外界刺激可诱发2132.8曾经因喉痉挛发作而就诊的科室 急诊科42 65.6 呼吸科5281.3 耳鼻喉科3046.9 心理科57.8PPI疗效明显缓解,最终停药 710.9 明显缓解,不能停药1726.6部分缓解,不能停药3351.6 无明显疗效710.9PPI治疗1015.6射频治疗2335.9胃底折叠术3148.4二、客观检查特点(表2)本组患者抗反流治疗前胃镜检查检出31例食管炎,LA-A为23例,LA-B为8例,无重度食管炎患者,检出食管裂孔疝18例,非食管裂孔疝的患者中有28例患者的贲门关闭不良形态明显松弛。24小时pH监测的DeMeester评分平均为20.94±21.61, 30例为阴性,31例为轻度病理性酸反流,1例为中度,2例为重度。食管测压UES的平均静息压力为53.1±28.8mmHg,其中21例患者压力低于正常;LES的平均静息压力为10.8±4.6mmHg,其中44例患者压力低于正常;30例食管蠕动功能大致正常,30例表现为频繁无效,4例表现为蠕动缺失。表1. 本组GERL患者抗反流治疗前的客观检查。项目 例数百分比%胃镜 NERD3351.6 LA-A2335.9 LA-B812.5食管裂孔疝/明显松弛18/2828.1/43.824 h pH监测 DeMeester>14.723453.1食管测压UES压力低于正常2132.8LES压力低于正常4468.8频繁无效3046.9蠕动缺失46.3 讨 论1977年,Chodosh首先指出胃食管咽喉反流可导致包括声嘶、咽部异物感、吞咽不畅、耳痛乃至喉痉挛的发生[7]。GERD导致的呼吸道和咽喉部表现非常丰富并具有明显的异质性,既常见凶险,其中不乏有喉痉挛症状的患者,但又罕为大众所知,为此汪忠镐提出了以胃食管交接处为启动器、以咽为反应器、以口鼻为效应器、以喉气管为喘息发生器所引起的一系列临床表现,称为胃食管气道反流这一新概念,并进行了大量的后续实践[2, 8]。GERL作为GERD食管外症状的表现之一可单独出现,亦可同时合并GERD的其他表现,,故对疑诊GERL的患者应全面调查其GERD的其他症状。本组仅4.7%仅有GERL症状而没有其他GERD相关症状,绝大部分患者(95.3%)则合并典型症状(71.9%)和/或食管外症状(75%),合并明显而典型GERD症状的GERL患者时相对较易与胃食管反流相联系,从而起始抗反流治疗,但患者和医师如果对反酸、烧心等GERD症状不够重视时,亦容易造成漏诊;然而部分患者GERL患者反酸、烧心等症状比较轻微,而同时合并的反流性咽喉炎、咳嗽和哮喘等食管外症状较为明显时主要到呼吸或耳鼻咽喉科就诊,患者和医师往往仅专注于明显影响患者健康的呼吸道症状,却忽略了GERD的诊断和相关性的探寻,从而使患者失去了病因诊断和治疗的机会[9]。更有部分患者仅表现为喉痉挛发作,其他症状比较轻微时,由于患者的喉痉挛发作的时间短暂、症状偶发或多为轻度发作,至就诊时患者已经无任何症状和体征,但恐惧和焦虑仍然明显,故亦被诊断为“神经官能症”或“焦虑症”等心理疾病。部分GERL患者具有一定的特征性而有助于GERL的诊断,如本组部分患者(35.9%)主诉反酸可致呛咳继而出现喉紧窒息,部分患者(73.4%)自觉餐后、进食刺激性食物、饱食或饮酒后喉痉挛多发,而部分患者(42.2%)喉痉挛多发于平躺位睡眠中。以上诱因促使喉痉挛的发病机制可能为胃食管反流物及咳嗽、精神紧张作为对喉的刺激,诱发声门反射性关闭[10]。胃食道反流物对喉部是一种有害剂刺激诱发咳嗽及反射性声门关闭,反射弧传入支喉上神经,传出支喉返神经,化学感受器位于喉部,通过迷走神经与脑干交通剧烈咳嗽加剧加重反流-喉痉挛的持续发作[11] 。本组有82.8的患者为喉痉挛频繁发作,76.6%的患者发作时间常常超过1分钟,且34.4%的患者曾因严重发作而导致意识丧失,提示GERL的喉痉挛发作相对其他原因的喉痉挛发作更为严重。然而仍有部分GERL患者喉痉挛发作无明显规律,需进通过检查和诊断性治疗一步诊断。本组GERL患者的胃镜检查食管炎的检出率为48.4%,以轻度食管炎为主,亦有28%的食管裂孔疝和43.8%的贲门明显松弛,这些阳性发现均提示胃食管反流的存在[12],而助于GERL的诊断和治疗手段的选择。与不合并食管裂孔疝的GERD患者相比,合并食管裂孔疝的患者更可能在每日一次的抗酸治疗时仍有症状和食管异常酸暴露,而需要更高的剂量以及维持治疗[13] ,故顽固性GERD合并食管裂孔疝的患者有抗反流手术指征[14]。胃镜检查显示贲门结构相对完好(无食管裂孔疝,以松弛为主)适用于射频治疗[15]。本组GERL食管pH监测53.1%有病理性酸反流,而另外46.9%食管pH监测为阴性结果,表明食管pH监测正常并并不能排除GERL诊断。Poelmans等报道GERL喉痉挛症状频繁的患者通常GERD越重,如更容易合并食管裂孔疝以及食管远端和近端的酸暴露总时间可能越高等[16]。研究发现反流物中除了胃酸外胃蛋白酶在食管外反流中亦有重要的作用,咽喉和气管正常pH值是6.5到7.5,胃蛋白酶原在pH值6.5以下就会被激活而胰蛋白酶则不需要酸性环境即可被激活成蛋白酶溶解蛋白质造成细胞膜损害,进而造成气道粘膜组织的非特异性炎症。另有研究发现酸反流和非酸反流均为病理性咽喉反流的重要病因[17],研究发现食管外反流的患者常常有非酸反流或以非酸反流为主,并且通常有更多的高位反流暴露,pH<4的酸度阈值设定并不能完全适用于GERL的诊断,故采用更先进pH-阻抗检查可提高GERL诊断的有效性,并可用于指导抗反流用药和提高手术的成功率[18]。本组GERL患者食管测压显示UES压力过低、LES压力过低和食管体部蠕动功能减退的比例分别高达32.8%、68.8%和53.1%。研究表明在GERD患者中UES压力过低的现象比较普遍(约为50%),而其中咽喉反流患者的UES压力又明显低于典型GERD患者[19],减弱的食管抗反流功能,增加的反流暴露和减弱的UES保护性功能可能会导致更多的经“咽喷嘴”的咽喉反流,反流微吸入,从而导致食管外症状乃至并发症的发生[20]。如果GERD患者的LES压力过低和食管体部蠕动功能障碍为不可逆或进一步退化状态,则GERL也可能随之慢性化[21]。食管外反流在耳鼻喉科称为咽喉反流,咽喉反流性疾病(1aryngopharyngeal reflux disease,LPRD)是指胃内容物反流至食管上括约肌以上部位,引起一系列症状和体征的总称。喉镜可作为喉痉挛的诊断手段之一,发作期可见双声带内收正常,外展受限,非发作期运动正常,另外咽喉反流的反流体征评分量表(reflux finding score,RFS)结合反流症状指数评分量表(reflux symptom index,RSI)也有助于GERL的诊断,若RSI>13分和/或RFS>7分,可诊断为疑似LPRD[22]乃至GERL。杨瑞等[23]报道的一组GERL患者伴有阵发性咳嗽并且喉镜检查均显示环后区域有典型炎症改变,包括黏膜增生、水肿和红斑等咽喉反流喉镜典型表现,通过抗反流药物治疗取得了满意的疗效。PPI试验简便、有效,可作为典型GERD的初步诊断方法。PPI诊断性试验诊断典型GERD的敏感性和特异性达87.7%和42.5%[24]。该方法可操作性强,特别对于缺乏特异性检查手段的单位或患者惧怕检查的情况有较高的临床实践意义。对伴有典型GERD症状的患者强烈推荐应用PPI试验诊断食管外症状(如GERL)已成为共识,要求应用PPI药物双倍剂量至少8周,观察目标症状是否缓解50%以上[25],而对于无典型GERD症状的患者如果呼吸道对症治疗效果不佳亦可积极进行PPI试验,可简便有效的筛查出部分GERL患者[26]。本组患者喉痉挛症状对PPI治疗的反应较为良好,至少有部分疗效的患者的比例高达89.1%,对GERL的进一步诊治有重要的意义。本组GERL患者PPI等药物的初始治疗后,7例可完全停药,另外3例维持用药治疗,其余喉痉挛及其他胃食管反流相关症状停药易复发或疗效不佳者继而接受射频治疗或手术治疗进一步治疗,得到了满意的疗效。Loughlin对12例经食管pH监测证实的GERL患者采用生活调理和PPI治疗,所有患者均完全缓解[27]。Maceri等亦报道了PPI治疗8例GERL患者的疗效,其中2例完全缓解,其余患者发作频率明显减少[28]。Maceri等[16]报道PPI治疗35例GERL患者6周后所有患者的喉痉挛症状均得到有效控制。以上研究表明GERL对PPI治疗的反应良好,GERL对射频治疗和胃底折叠术治疗的反应鲜有报道,本研究显示射频治疗和胃底折叠术可作为顽固性GERL的进一步积极治疗的方式,和其他食管外症状有相似类有良好的疗效[26]。结论喉痉挛可作为GERD的食管外表现之一,对症治疗效果不佳的喉痉挛患者考虑胃食管反流的可能性。GERL患者可合并GERD的典型症状和/或食管外症状,部分患者可自觉喉痉挛发作与反流症状、饮食、体位等因素相关而有助于GERL的诊断。胃镜、反流监测、食管测压和喉镜等可用于GERL进一步诊断。GERL通常对PPI、射频治疗和胃底折叠术等抗反流治疗反应良好,应该给于积极的抗反流治疗。
胡志伟 副主任医师 火箭军特色医学中心 胃食管反流病中心4050人已读 - 胃食管反流病的外科手术(腹腔镜食管裂孔疝修补+胃底折叠)
摘要:由于部分GARD患者的发病机制存在不可逆的解剖学和/或功能学基础,故手术治疗应成为这类患者首选。通过术前评估揭示胃食管反流的情况,存在的抗反流功能和解剖异常,以及反流事件与主诉症状的相关程度是选择手术患者的重要参考指标。通过术前评估选择手术方式并掌握一定的术中技巧可有效较少术后并发症的发生。抗反流手术均可以改善典型GARD症状和食管外症状(或咽喉反流症状),尽管典型症状通常比食管外症状的手术疗效更好,但以食管外症状为主的患者获得手术疗效有更好的经济效益可社会效益。背景胃食管反流病(Gastroesophageal Reflux Disease, GERD)的典型表现和食管外表现可统称为胃食管气道反流性疾病(gastroesophagus airway reflux disease,GARD),即消化道反流物对食管和气道等反流通道的刺激和损伤所造成的不适症状、并发症和终末器官效应的一种疾病[1, 2],可表现为典型GERD、反流性胸痛、反流性口腔疾病、反流性咽喉炎、反流性咳嗽、反流性哮喘、反流性喉痉挛和反流性误吸等,症状可为偶发,也可频繁或持续[3] ,并且可引起反流相关的炎症、黏膜损伤、癌前病变乃至肿瘤[4-7]。上海的一项研究显示GERD影响47%患者的饮食,32%患者的睡眠,以及32%患者的工作能力,对患者的健康状况和情绪均有负面影响[8]。而合并咽喉反流症状的GARD患者较无咽喉反流症状的GARD患者,健康相关的生活质量评分更差,治疗满意度更低,工作能力受损更明显[9].胃食管反流症状可造成明显不适,保守治疗可能要求部分患者终生改变生活方式并长期服用药物,降低生活质量,并带来不小的经济负担。由于部分GARD患者的发病机制存在不可逆的解剖学和/或功能学基础,故约50%的GERD应考虑以慢性病管理,约30-35%的GERD可视为外科疾病。GERD应根据患者的个体的严重程度、反流特点、合并疾病、心理情况及社会因素,由内科至外科循序渐进多学科综合诊治[10]。其中胃食管反流病的外科治疗在欧美已经成为一个常规手术,而我国的认识率和开展率均较低。胃食管反流病可增加发生食管腺癌和某些气道肿瘤的风险,但总体而言是一种良性疾病,其外科治疗的主要目标是。的手术治疗成功的关键首要是选择合适的患者进行手术治疗。总体原则是在术前确诊患者希望解决的症状和并发症与胃食管反流相关。GERD的根本发病机制主要包括在以下几个方面:①食管裂孔疝破坏了解剖学结构;②不伴有解剖学结构异常的一过性下食管括约肌松弛增加;③食管下括约肌压力降低和/或食管裂孔功能不全。其他参与机制还包括:食管对反流物的清除能力下降,胃肠胃排空障碍,以及反流物的攻击作用(胃酸、胆汁、各种消化酶及半消化的食物)。这些发病机制是GARD适于手术治疗的理论依据,从手术学的角度来看恢复和加强胃食管交界区的功能是治疗GARD的关键。手术适应症以下四个方面GARD的手术适应症已成为共识[11-13],在欧美发达国家被广泛采用,本中心重点收治了有明显食管外症状的患者,目前已经取得了良好的手术疗效和社会效益[14, 15]。(1)内科治疗失败:症状控制不理想、抑酸药不能控制的严重症状或并发症(中重度食管炎、Barrett食管、食管炎性狭窄等)或存在药物副作用;(2)药物治疗有效但患者要求进一步积极治疗:包括要求改善生活质量、不愿终生服药或认为药物治疗代价较大的;(3)存在明显反流相关症状和疝相关症状的食管裂孔疝;(4)有明显食管外症状,药物症状控制不理想或需要维持治疗:包括哮喘、喉痉挛、咳嗽、鼻咽喉症状和误吸等。应该指出的是,GERD 的病因并非胃酸过多, PPI 并不能解决反流的根本问题,多数患者PPI 是需要长期维持治疗的[16]。并且很多难治性GERD的主要原因是弱酸反流或非酸反流,这类患者对PPI 治疗的反应较差。咽喉反流性疾病弱酸反流往往更为常见,咽喉或气道对弱酸也敏感,而且胃蛋白酶在咽喉反流中所起的攻击作用更为突出和持久。所以,食管外症状往往对PPI 疗效不佳,更需要外科治疗解决反流的根本问题。另外,多数慢性GARD 患者往往伴有不同大小的食管裂孔疝,这些患者的症状并不完全是胃食管反流症状,还包括裂孔疝症状,如吞咽困难、活动后胸闷气促、饭后心悸、消化道出血等,这些裂孔疝的症状并不能通过PPI 药物治疗缓解,而需要通过外科手段解决裂孔疝问题[17]。从某种意义上来讲,难治性GARD 本质上是治疗方向的选择性错误,抑酸治疗往往南辕北辙,远走越远。而且,越来越多的证据表明,长期PPI 治疗可能导致肠道细菌过度生长、消化不良、骨质疏松、社区获得性肺炎、胃底息肉增生、过敏、白细胞降低和关节疼痛等不良反应。外科手术的原理是通过修复胃食管交界处抗反流屏障,理论上可持久控制任何形式的反流,实践证明符合手术指针的GARD患者术后可获得良好的有效性、安全性和满意度[18]。手术原理食管裂孔修补+胃底折叠术构成了完整的抗反流手术。食管裂孔修补即还纳疝内容物至正常位置、恢复和延长腹段食管、恢复食管裂孔正常大小,并对食管裂孔周围结构进行加强。胃底折叠术即用胃底对下段食管进行部分或全周的包裹,在胃食管结合区形成阀瓣样结构,从而达到抗反流的目的。通过折叠瓣对食管下段的包裹增加其压力起到抗反流作用,更重要的是通过重建阀瓣结构,让折叠瓣发挥单向的阀门作用,食物经过阀瓣的时候是很顺畅的,但当胃内容物要反向通过阀瓣的时候,胃内正压传导给阀瓣就会让贲门关闭,从而阻止反流的发生[17]。手术患者的选择准确选择适合手术的患者是手术成功的第一要素,抗反流手术应该紧紧围绕治疗的目标,而明显有别于恶性肿瘤的治疗目标:消除症状提高生活质量、停用抗反流药物、消除和预防GARD并发症,故GARD症状和/或并发症)越重,生活工作越受影响,停药越困难,大量用药仍不能满足治疗需要,解剖学问题(贲门松弛和食管裂孔疝)越明显的患者手术治疗的价值越高。在仔细评估GARD患者的症状谱的严重程度和生活质量受损情况以及长期用药情况后,必须行GARD术前专科检查,进一步明确手术解剖学和功能学,以及反流事件的严重程度和反流事件与个体患者GARD症状的相关性,从客观证据上明确手术指征。胃镜检查是抗反流术前最基础也是最重要的检查,可明确有无反流性食管炎及其程度,是否伴有食管裂孔疝,是否出现胃食管反流病的并发症如食管溃疡、狭窄、食管癌等。胃食管反流病根据其内镜下表现可以分为非糜烂性胃食管反流病、反流性食管炎和Barret食管。如果存在明确的食管炎(食管炎严重程度≥LA-B)或食管裂孔疝则可以确诊GARD,后续的检查工作则是进一步确定反流与各症状谱的相关性的密切程度。如果胃镜检查无明显异常(无明显的食管炎和裂孔疝),后续检查则需要进一步明确是否存在客观反流及反流与症状的相关性,GARD的症状更加困难和谨慎。就手术疗效而言,糜烂性反流性疾病的疾病谱从轻度食管炎到食管溃疡以及Barrett食管。尽管这些亚组的临床表现不同,但典型症状的术后疗效相同[19]。一个前瞻性研究报道食管炎患者两年的随访结果表明手术疗效优于药物,这些食管炎患者包括食管溃疡、狭窄、糜烂性食管炎和Barrett食管[20]。无论是存在食管炎,如果pH监测为病理性反流,则抗反流手术疗效相同[19, 21, 22]。本中心的研究证实合并食管裂孔疝的GARD患者手术疗效良好[15],而无论是否存在食管裂孔疝,通过患者对抗反流药物的反应性及反流监测等手段进一步证实临床症状可能为反流所致后行抗反流手术仍可取得良好的疗效[23]。钡餐检查简单易行痛苦小,可显示有无黏膜病变、狭窄及食管裂孔疝等,并显示有无钡剂的胃食管反流,因而对诊断有互补作用。该方法对GERD敏感度较低,但对食管裂孔疝敏感度很高,可以作为食管裂孔疝的补充诊断方法。食管24小时反流监测是诊断胃食管反流病的金标准。pH监测结果对抗反流手术具有重要的指导意义(表1)[24]。有症状且pH检查阳性患者通常较有症状但pH检查阴性患者的手术疗效要好[25]。 反映患者报告的症状与反流事件关系的SAP作为选择手术患者的一个重要指标,在非典型症状(食管外症状)患者选择手术时尤为重要[26, 27]。然而,食管酸反流异常的患者中仅有一半患者的SAP是阳性的[28] 。在一个严格的对照研究中,患者有典型症状和pH检查异常,根据SAP而随机分为两组。经过3个月和5年的随访SAP阳性和阴性两组之间的术后主观和客观疗效均相似,6年内的再手术率也无显著差异(12.8%比14%)[29]。pH检查证实存在异常反流的该组患者,无论是否有食管炎,手术疗效也是相似的[22],故pH监测严重程度和相关性均为阴性并非手术禁忌。食管酸高敏感定义为24小时pH监测积分阴性,但SAP阳性。尽管临床上对该患者群应持谨慎态度,但有一些研究表明食管酸高敏感患者的手术疗效良好[30]。 48小时无线pH检查和pH-阻抗检查相比24小时pH检查提高了检查的敏感性和SAP。对于初次24小时pH检查阴性以及不典型症状的患者有应用价值。表1:GERD临床表现结合pH检查对抗反流手术相对推荐强度[24]。临床问题24 h pH +24 h pH -GERD 症状反流++++ +++烧心++++反胃和裂孔疝++++ +++ 食管炎+++++吞咽困难+++Barrett食管+/-+食管外症状咳嗽++++哮喘++++声嘶++ +/-咽痛++ +/-肺纤维化++++ +/-注:0 = 避免, + 弱推荐, ++ 中度推荐, +++ 强烈推荐, ++++ 绝对指征。对于pH检查阴性者,可考虑结合多通道腔内阻抗-pH(MII-pH)检查结果进一步判断手术指征。将阻抗技术与传统食管pH联合的MII-pH技术可以同时检测酸性,弱酸性和弱碱性反流,同时区分液体,气体和混合反流。临床症状与胃食管反流事件相关也可作为诊断GERD的间接指标,SI>50%或SAP>95%作为诊断为症状相关性的可靠指标 [10,19,25],依据ROME III标准,当酸反流和酸暴露时间百分比在正常范围时,症状指数(Symptom Index,SI)和症状相关概率(Symptom Association Probability,SAP)阳性可作为NERD的诊断标准[26],亦可准确预测难治性GERD的手术疗效[31]。最重要的是MII-pH能够特异检测非酸反流事件,尤其有助于NERD和食管外症状(或咽喉反流)诊断,再结合症状与反流的相关性分析大大提高了诊断的敏感性和特异性,并可能成为检测反流性疾病的必要辅助检查和诊断 “金标准”,由于咽喉反流患者监测到的反流通常明显少于典型GERD患者,并且常以非酸反流为主,反流高度更高,故MII-pH较单纯pH监测更适用于咽喉反流患者[32]。食管测压:食管测压特别是高分辨率食管测压能帮助评估食管体部的蠕动功能及下食管括约肌的压力,外科医生还可以根据测压结果来选择手术方法,在食管运动功能正常的病人中可做Nlissen手术,对食管蠕动功能减弱的患者宜采用Toupet手术或Dor手术。另外,高分辨率食管测压还可以通过下食管括约肌区域两个压力带的分离来诊断食管裂孔疝。对拟诊患者或怀疑反流相关的食管外症状患者,尤其是上胃肠道内镜检查阴性时,可采用诊断性治疗。质子泵抑制剂诊断性治疗(PPI试验)已经被证实是行之有效的方法。建议用标准剂量的PPI,1天2次,疗程1~2周。如服药后症状明显改善,则支持为与酸相关的GERD;如服药后症状改善不明显,可能有酸以外的因素参与或不支持诊断。本试验的优点是方便、可行、无创、灵敏度高,缺点是特异性较低。抗反流手术要点胃食管反流病是一个功能性疾病,成功的抗反流手术手术要达到以下五个标准:①恢复正常的解剖结构;②手术要达到减少反流,完全控制症状,停止抗反流药物的使用的初衷;③手术要避免发生严重并发症;④要保证正常的进食功能;⑤要允许正常的嗳气和呕吐[33]。因此外科医生在开展该手术前一定要充分了解贲门区域的解剖学特点、引起反流的机制、胃底折叠抗反流的原理、疝复发的原因等,还要具备娴熟的腹腔镜技术,术前要充分评估病情,这样才能最大程度地减少手术并发症和复发,从而达到理想的手术效果。如何预防术后并发症:胃底折叠术后短暂的吞咽困难比较常见,多数症状轻微,一般都能在2~6周自行缓解。我们认为术中充分游离胃底和贲门部,在无张力的情况下进行松短的胃底折叠,术后吞咽困难将会大大减少。亦可在能够进行宽松折叠的基础上考虑尽量较少分离和其他操作创伤。为了减少术后吞咽困难,多数人主张术中放置42~60F食管探条(bougie)以扩张食管,一般认为食管探条越粗,预防吞咽困难的效果越好。但放置探条会影响手术操作,并延长手术时间,更主要的是有可能导致食管和胃穿孔发生。本中心尝试在胃底折叠完成后立即置入探条,即不影响手术操作,又可预防术后吞咽困难的发生。补片在食管裂孔疝修补术中的应用越来越广泛,相应的的并发症时有发生。补片并发症主要有以下几个方面:①补片侵蚀食管或胃壁造成穿孔;②补片皱缩,变形,对食管造成压迫;③补片与周围组织粘连;④补片移位;⑤补片继发感染。笔者认为放置补片应该注意以下几个方面:①补片缝合固定要确切,防止移位;②补片不要直接跟食管接触,之间间隔以折叠的胃底;③食管和胃底也应该与膈肌脚充分固定,以避免食管上下滑动摩擦补片;④补片材质要柔软,避免将粗糙面跟空腔脏器接触;⑤切记用补片对食管进行环周包绕,我科曾经接诊一在外院做完手术严重吞咽困难患者,再次腹腔镜证实为补片环周包绕严重束缚了食管的舒张,在食管上方翦去部分补片后吞咽困难即刻缓解[34]。笔者认为只要合理选择补片的材质,掌握补片放置的一些原则,补片的并发症是完全可以避免的术后胃肠功能紊乱也比较常见,包括胃肠胀气、嗳气困难、放屁增多、腹泻等,一般在一年时间内这些症状慢慢会缓解,不主张重新手术,因为再次手术可能会带来更严重或新的胃肠紊乱[15]。术中应避免折叠瓣过紧、折叠瓣过大、折叠错位、迷走神经损伤可能有助于减少术后胃肠功能紊乱的发生,有文献报道Nissen手术比Toupet和Dor术后胃肠功能紊乱更常见,故权衡手术疗效和可能出现的胃肠功能紊乱的前提下部分患者可采用部分胃底折叠术。如何减少复发:①尽可能充分游离食管,减少食管向上滑动的张力;②缝合缩小膈裂孔至适当大小,留0.5至1.0cm间隙,过于宽松易至疝形成;③利用合成或生物补片加强修补食管裂孔,在一定程度上能减少因裂孔再次裂开导致的复发;④分离食管的过程在某种意义上造成了膈食管膜更大程度的破坏,所以要重视膈食管膜的重建,我们一般要将食管与膈肌脚缝合固定2至3针以封闭裂孔及和避免食管滑动;⑤折叠瓣与膈肌脚缝合3-4针,防止折叠瓣或胃底组织向裂孔内疝入[33]。GARD手术疗效Field等[35]总结了417例哮喘合并GARD患者的抗反流手术疗效,术后GER症状、哮喘症状、抗哮喘药物使用和肺功能改善率分别为90%、79%、88%和27%,其中不乏临床症状完全消失的“治愈”患者,表明对于这类患者抗反流手术可有效控制GER和哮喘,其肺功能改善虽不如症状明显,但可显著提高患者生活质量。Chandra等 [36]总结了GER相关性慢性咳嗽抗反流手术疗效的前瞻性研究,共689例,平均手术有效率达85%。对于咽喉部症状的患者,当合并有典型的GARD症状且通常对PPIs有良好的反应时对抗反流的疗效最佳[37, 38]。该亚组患者术后症状缓解的可能性是仅有咽喉部症状患者的两倍[39],直接喉镜发现有杓间区粘膜和真声带体征的患者对抗反流治疗反应良好[40]。有非心源性胸痛且合并食管裂孔疝患者通常可从抗反流手术获益,并有良好的长期疗效[41]。GERD已被发现和和终末期肺病强烈相关,并且在肺移植术后患者中有更高的合并率。抗反流手术被认为可减缓支气管炎阻塞综合征过程,从而明显减少肺移植失败率[42]。研究表明抗反流手术可改善85%的终末期肺病患者和91%的终末期肺病术后患者和的FEV1,显著减少了终末期肺病术后肺炎和急性排斥的发生率[42, 43]。最近的一项随机对照研究发现Nissen术式对呼吸道症状的治疗效果似乎优于Toupet[44]。笔者则认为应首选Nissen术式,对于术前食管动力异常、吞咽困难明显的患者选择Toupet术可能会减少术后吞咽困难发生率。目前已被公认的是抗反流手术均可以改善典型GARD症状和食管外症状(或咽喉反流症状),然而典型症状通常比食管外症状的手术疗效更好。典型症状的一年随访有效率为99%,相比之下非典型症状的有效率为93%。87%典型症状的患者可完全缓解,而非典型症状完全缓解的患者只有43%[45]。本中心的研究也是类似的结果,这可能是因为许多食管外症状的产生间接性的,以及这些食管外症状可能是多因素共同参与的问题,或多年未得到控制的反流已经造成了不可逆的损害,这就要求对于GARD食管外症状,不但需要严格的抗反流治疗,还需要后续解决其他参与因素(如气道高敏感和炎症反应等)[23]。尽管如此,由于GARD的食管外症状如果得不到正确的诊治患者将长期处于低生活质量,低工作能力中,并辗转于各种低效而费用高昂的治疗方案当中,笔者认为积极改善GARD的食管外症状较典型症状有更高的经济效益和社会效益。
胡志伟 副主任医师 火箭军特色医学中心 胃食管反流病中心5323人已读
问诊记录 查看全部
- 咳嗽一月余 上次开的药吃了13天,症状没有好转,现在咳嗽还是很厉害,尤其... 咳嗽4个多月,一直没好,肺部无炎症,无哮喘,抗炎药和抗敏药都无效,怀疑反流性食管炎造成的咳嗽,吃沃克...总交流次数3已给处置建议
- 胸闷气短,不停嗳气,烧心 胡医生您好,我半年前突发哮喘,未查出过敏原,后哮喘治疗无效,... 医生您好,我想过来复查个胃镜评估一下能否手术,可否直接过来住院,有床位吗总交流次数23已给处置建议
- 进行性吞咽困难3年 患者近3年来进行性吞咽困难,口服莫沙必利后开始有好转,目前症... 有没有保守治疗方法?医院建议我们做手术。总交流次数17已给处置建议
- 反酸3个月,胃底折叠术后16天 患者3个月前出现反酸,诊断胃食管反流,食管裂孔疝,16天前行... 咨询我这种情况感觉是第一次手术一点效果也没有,想咨询第二次手术的问题总交流次数16已给处置建议
- 胃胀气,嗳气,反酸,肠鸣,屁多4年。 患者,男,49岁,4年前开始出现胃胀气,嗳气,反酸,肠鸣,屁... 想问张医生:
(1)胃镜报告报了齿状线充血,但看2021年和2024年胃镜图片上食管好像是有点破损了...总交流次数12已给处置建议
总访问量 8,113,530次
在线服务患者 18,883位
直播义诊 2次
科普文章 570篇
领导风采











