科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 普外科成功救治“结肠癌并急性肠梗阻”患者
患者胡秋成,男,68岁,入院前五天出现全部胀痛不适,无大便及放屁,症状逐步加重,入院前两天症状明显加重,腹胀难忍,腹部隆起如球状,遂于2019年1月5日来我院急诊科就诊,查腹部平片提示肠梗阻,为进一步治疗入住我院普外科。入院后立即完善相关检查,血生化提示低钾血症、低蛋白血症等,腹部CT提示乙状结肠不规则软组织块影,考虑结肠癌。经科内会诊建议,患者诊断为:乙状结肠癌并急性肠道梗阻,目前肠腔内积粪积气较多,腹胀明显,需立即解除肠道梗阻。选择治疗方案为:1.先行肠道支架置入解除梗阻后,待肠道准备充分后,再二期行乙状结肠癌根治性切除术; 2:如肠道支架置入失败,直接开腹手术行乙状结肠癌根治性切除+回肠双腔造瘘术。2019年1月7日在充分做好术前准备后,行肠道支架置入术。术中见肿瘤较大,几乎占满整个肠腔,反复尝试后,导丝未能通过狭窄处,支架置入失败。经过与家属详细沟通后,家属同意立即采取第2种治疗方案。即送手术室在全麻下行开腹乙状结肠癌根治+回肠双腔造瘘术。术中见小肠及大肠扩张明显,肠壁充血水肿,腹腔大量浑浊积液,有臭味。行标准乙状结肠癌根治性切除(CME)后,打开结肠断端,排出大量宿便,量约1000ml,恶臭难忍。碘伏消毒肠道后行结直肠断端吻合,并行回肠末端双腔造瘘。手术过程顺利,病人术后生命体征稳定,至今无出现吻合口漏。急性肠梗阻,发作前无明显的自觉症状,或虽有慢性梗阻症状,未被患者重视,待出现急性肠梗阻时才就诊。发生完全性肠梗阻时,如回盲瓣仍能防止肠内容物返流,即成闭襻式肠梗阻,梗阻近侧结肠高度膨胀,尤以盲肠最为显著,甚至可发生穿孔。有时乙状结肠或横结肠癌肿可诱发结肠套叠而引起急性肠梗阻。左半结肠癌发生梗阻的几率较右半结肠癌为高。而在结肠梗阻的患者中,经手术证实有20%-55%的患者是由结肠癌所致;在急性肠梗阻患者中,国外报道3%的患者是由结肠癌引起,因此在患者(尤其是老年患者)出现下消化道梗阻征象时,应首先考虑结肠肿瘤的可能性。对于我们国家,目前已经逐步进入了老龄社会。60岁以上的老年人口数已超过2亿,就健康而言,肿瘤已成为危害国人健康的杀手之一,尤其是老年人。今年的统计显示,大肠癌(结肠癌和直肠癌)发病率已从过去的第5位,上升至第2位。因此,对于老年人出现无缘无故等肚子胀、肚子痛或大便不规律,因高度警惕,及时到医院看病,做肠镜检查。对于已明确诊断或怀疑为大肠癌引起的肠梗阻病人,首先要禁食,不要再吃东西,对腹胀严重的病人,必要时还要做胃肠减压。引流出胃肠道里过多等消化液,病人的营养可以通过静脉点滴输入营养物质,一旦确诊,应尽早进行手术治疗,避免发生肠坏死、肠穿孔,甚至导致多器官功能衰竭。我院普外科对于结直肠癌治疗经验丰富,目前已常规开展腹腔镜下结直肠癌根治性切除术,并联合多学科制定综合、个体化的治疗方案,大大提高该类患者的治疗效果。对于结直肠癌伴肠梗阻的救治,具有独到的经验,从传统的结肠癌根治性切除+远端关闭、近端造瘘术(Hartmann术),发展至目前的结肠癌根治性切除+回肠远端双腔造瘘术,无需二期行肠道断端吻合,大大降低了手术难度,减轻患者损伤及痛苦。普外科一直坚持“专业、严谨、善良”的工作理念,相信在全体医护人员的齐心协力下,将为更多此类患者提供更优质的治疗,造福我们的患者。
林树文 副主任医师 东莞市滨海湾中心医院 普外科2325人已读 - 腹部无切口的 “腹腔镜经自然腔道标本取出直肠癌根治术“
2019年1月17日,在我院普外科微创团队顺利完成一例腹部无切口的“经直肠腔道标本取出(NOSES)腹腔镜直肠癌根治手术”,手术共用时两小时余,术后腹部无辅助切口,手术创伤小,明显缩短了患者术后恢复时间,大大减轻了患者的痛苦。患者张婆婆,女,67岁,2018年1月曾因“反复便血、大便性状改变半年”入住我院普外科,肠镜及病理检查诊断“直肠癌”(距肛门16cm),术前TNM分期:T3N0M0,完善检查评估手术耐受情况,CT等检查排除远处转移情况。术前邀请全院多学科会诊(MDT),讨论后总结患者目前诊断“直肠腺癌”明确,无远处转移,一般情况良好,能耐受麻醉及手术,可先行根治性切除手术,术后根据病理结果及TMN分期制定进一步治疗方案;并且患者肿瘤位于直肠上段,有行“经自然腔道标本取出(NOSES)腹腔镜直肠癌手术”条件。做好周密的术前准备,于2019年1月17日行经“腹腔镜经直肠腔道标本取出手术”,治疗后效果良好,术后第一天恢复排气,开始饮水,第二天即吃粥半流饮食,并可下床活动,恢复良好,已于2月1日出院。结直肠癌是我国常见的消化道肿瘤,目前国内三甲医院均已开展腹腔镜下结直肠癌根治术,但大部分手术均需在腹部开一个辅助切口取出标本。自2007年法国医生完成世界第一例真正意义上的NOSE手术——经阴道胆囊切除手术以来,胃肠外科医师也一直在探索属于自己的NOSE手术。该术式与常规腹腔镜手术最大的区别就在于标本经自然腔道取出,避免了腹壁取标本的辅助切口,术后腹壁仅存留几处微小的穿刺孔疤痕。在保证肿瘤根治前提下最大程度改善病人术后的腹部外观和减少创伤。由于腹部无切口也极大避免了切口相关并发症发生,如切口感染、出血、切口疝等。虽然体内切除的范围相同,但该术式可以明显减轻术后疼痛,减少术后镇痛药物的使用,使患者尽早下地活动,减少了褥疮、坠积性肺炎、下肢静脉血栓等相关并发症发生的可能性,缩短了住院时间,使患者获得更好的微创治疗及临床获益。从2013年我科常规开展腹腔镜结直肠癌手术,一直在微创领域推陈出新,积极开展新技术、新方法,如今又开展腹部无切口的“腹腔镜经自然腔道标本取出术(NOSES)”,效果明显,反应良好。我院普外科一直在努力前进,相信在医院领导的关怀下,已经全科医护人员协力奋进下,该技术的必然获得进一步开展及推广,将会给本地区结直肠癌患者带来福音。
林树文 副主任医师 东莞市滨海湾中心医院 普外科1742人已读 - 三镜联合微创技术—治疗胆管结石不开刀
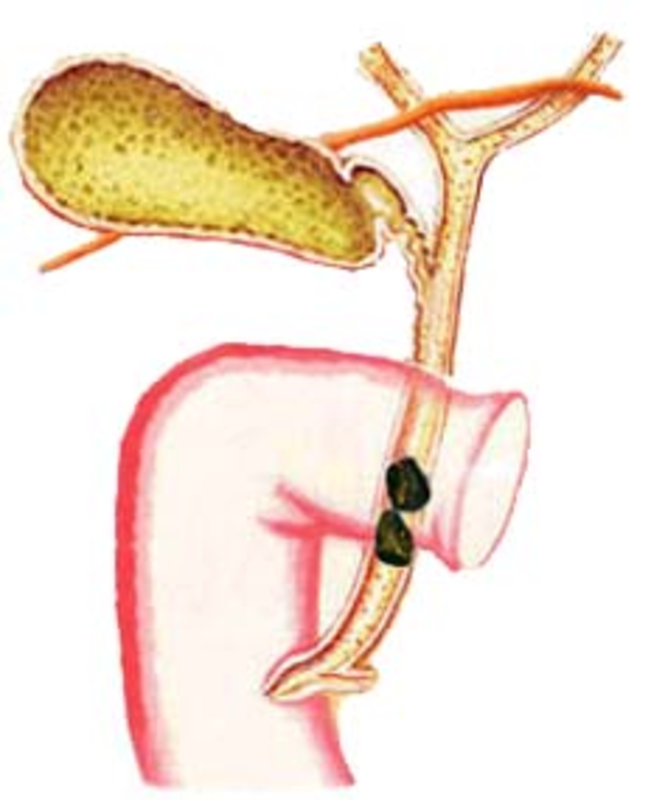
自2005年起开展了腹腔镜、十二指肠镜、胆道镜三镜联合(三镜技术)胆总管探查术治疗复杂性肝外胆管结石, 目前为止,我们已对约1000例肝内、外胆管多发结石的病人采用内镜、腔镜的不同组合,进行微创处理,既保持了微创手术的特点,同时又有很高的治愈率,且缩短了病人的住院时间,病人取石成功率达95%以上,收到满意的效果。所有病例均由我科医生独立完成,更有利于手术适应症和手术时机的掌握。 胆管解剖结构如上图所示,腹腔镜手术只要在腹壁上打3~4个5~10mm小孔。切除胆囊后,打开胆总管,通过取石钳、取石网篮或冲洗等方法将结石取尽。腹腔镜常与胆道镜联合应用,若胆道无明显炎症,胆总管下端无狭窄,可以行胆总管一期缝合,不放置T管引流,从而减少病人的痛苦,缩短住院时间,节约医疗费用;若胆管炎症较重,或合并肝内胆管结石,则行腹腔镜胆总管切开取石、T管引流术。胆总管残余结石可留待术后经T管窦道胆道镜取石。 电视纤维胆道镜能够直视正常三级以下肝内外胆管和胆管下端括约肌开口,当肝内胆管扩张时,可直视的范围更广。它常与腹腔镜手术联合使用或术后经T管窦道单独使用。术后胆道镜进入胆管和取石都必须通过T管窦道。胆道镜取石应在术后6周以上为宜,因为T管窦道形成一般需要6周以上才比较牢固。 十二指肠镜技术与胃镜检查相似。随着内镜技术及取石器械的发展,经十二指肠镜胆总管取石已成为胆总管结石治疗的主要手段。对既往有胆道手术史而术后胆总管残留结石的患者,可避免再次手术,并被公认是治疗胆总管残余结石的首选方法。对于缩窄性乳头炎合并胆总管结石,不仅取出了结石,而且解除了胆总管末端的狭窄。除了取石,十二指肠镜还可以行逆行胰胆管造影(ERCP),了解胆管病变情况,也可行鼻胆管引流ENBD,行胆道减压。对于胆囊结石合并胆总管结石患者,可先经十二指肠镜胆总管取石,然后行腹腔镜胆囊摘除术。十二指肠镜取石需要行十二指肠乳头切开(EST)或十二指肠乳头气囊扩张(EPBD)。 对于某些复杂的胆道结石,有时一种内镜难以达到微创治疗的目的,需要多镜联合应用。例如:①腹腔镜和十二指肠镜联合治疗胆囊结石合并胆总管下段结石者;②腹腔镜和胆道镜联合适用于无法耐受十二指肠镜治疗或胆总管直径较大、结石体积较大、数量多的患者;③腹腔镜、胆道镜以及十二指肠镜联合适用于两镜联合无法解决的胆管结石。多镜联合结合碎石技术在微创治疗方法取得了确切的疗效,应用范围在不断扩大。
 林树文 副主任医师 东莞市滨海湾中心医院 普外科3135人已读
林树文 副主任医师 东莞市滨海湾中心医院 普外科3135人已读