科室医生 查看全部
科普·直播义诊专区 查看全部
- 2017 NCCN结肠癌指南更新 (转载)
2017年 POST-ASCO GI会议上,美国NCCN结直肠癌指南专家组主席Al.B.Benson教授就2017年美国国立综合癌症网络(NCCN)结肠癌指南及第8版美国癌症联合委员会(AJCC)的更新进行了解读。以下是Benson教授的报告内容,现整理如下,以后同行学习参考。2017 NCCN指南更新结直肠癌在近20年来生存预后非常大的变化,从90年代的仅有单药化疗,中位生存仅1年左右,到最新的CALGB 80405研究,多药的联合治疗,生存预后已显著提高。其中最主要的原因是越来越多的药物的出现,包括化疗药物,靶向药物,以及免疫治疗。然而,对于转移性结直肠癌,仍面对许多挑战和问题。随着治疗有效率的提高和生存的延长,部分患者生存能达36个月,这大大改变了结直肠癌治疗的全景。但仍需要考虑的问题包括:治疗的顺序,不同治疗方案的组合优化,如何选择合适的患者接受手术切除,如何选择以肝脏介入治疗为导向的患者,以及分子分型对治疗的影响,免疫治疗与现有治疗方式的组合等。1. 临床分期为T4b的结肠癌在指南的内容更新上,首先,对于临床分期为T4b的结肠癌,同样推荐可考虑先行FOLFOX方案或XELOX方案的新辅助治疗后再手术;而对于局部不可切除或者其他原因不宜手术的结肠癌,建议5-氟尿嘧啶(Fu)或卡培他滨联合放化,或者静注5-Fu联合放疗。其次,正电子发射体层摄影(PET)-CT检查不作为常规应用,若患者不能耐受CT造影剂,可考虑PET-CT检查。另外,对于转移性不可切除的结肠癌,若出现梗阻、出血或者穿孔等明显的肿瘤相关症状,可考虑手术切除原发灶。2. 转移灶处理而对于可切除的同时性单纯肝或肺转移,术前新辅助治疗首先推荐FOLFOX或XELOX方案,但不推荐使用靶向药物。术后辅助化疗,目前有证据的仍然是FOLFOX方案或XELOX方案。对于同时性的腹膜转移,可考虑行细胞减灭术和腹腔热灌注化疗,但推荐在有经验的中心进行,而且是选择转移相对较局限,有机会可能达到R0切除的患者。对于可切除的异时性转移,新辅助治疗仍推荐FOLFOX或CAPEOX,但对于术后的辅助化疗,靶向药物的应用仍存在争议,证据等级级别为2B类,这方面的数据仍有限。另外,术后进行辅助化疗前,指南建议先进行复查,评估新辅助治疗或手术的疗效,以防术后出现其他病灶。肝转移是最常见的转移部位,也是导致死亡的最主要原因。数十年来,对于肝脏为导向的介入治疗方式越来越多,包括TACE,DEB-TACE,消融,SBRT,SIRT。但尚无针对结直肠癌肝转移的大型Ⅲ期研究。2015年ASCO一项Ⅲ期临床研究,SIRFLOX研究,比较一线mFOLFOX6联合贝伐对比mFOLFOX6联合贝伐再加选择性内照射治疗转移性结直肠癌,是第一项肝脏介入治疗的大型Ⅲ期研究。SIRT用的是钇90树脂微球放疗。除此之外,还有另外两项设计相同的随机对照研究进行中,在预设的分析中,三个研究将联合在一起分析对OS的影响,总共纳入1103例患者,总生存的结果预计2017年可出结果。SIRFLOX研究设计是纳入一线治疗患者,存在不可切除肝转移或者是以肝转移为主的结直肠癌,共纳入530例患者,按1:1随机分配。对照组为标准mFOLFOX6方案联合或不联合贝伐单抗,试验组第1疗效FOLFOX(前三个疗效奥沙利铂剂量为60 mg/m2)时同时加上SIRT,第4个程开始为mFOFLOX6联合或不联合贝伐单抗。研究纳入的患者中有40%存在肝外转移,50%左右原发灶未手术切除,而且90%均为同时性转移。ITT人群两组的PFS无统计学差异,分别为10.2月vs 10.7个月。但两组肝脏的无进展生存时间有明显异常,SIRT组肝脏无进展生存时间明显延长7.9个月(12.6m vs 20.5m)。虽然未达到研究终点,两组PFS无差异,但肝脏的无进展时间明显改善,而且耐受性可,不影响全身的化疗。因此,NCCN指南对于肝脏的治疗提出了新的治疗建议,对于肝转移,可考虑消融治疗联合或不联合手术切除,但前提是手术或消融能达到。此外,肝动脉介入的栓塞化疗建议在高度选择性的化疗耐药的患者中可使用。3. 结直肠癌基因突变以及肿瘤位置接下来,Benson教授介绍了结直肠癌基因突变以及肿瘤位置对于治疗决策的影响。KRAS 2号外显子突变占40%,除此之外,我们还额外发现了17%的RAS突变(KRAS 3号4号外显子突变以及NRAS突变),另外有8%的BRAF突变。FIRE-3研究是比较在KRAS野生型患者中,一线FOLFIRI联合西妥昔单抗对比FOLFIRI联合贝伐珠单抗的疗效,在FIRE-3研究的人群中,后续检测发现了15%的RAS突变。而美国的研究CALGB/SWOG 80405是一项更大的Ⅲ期临床研究,比较一线化疗联合贝伐单抗与化疗联合西妥昔单抗的疗效,同样的,在这部分人群在也检出15.3%的其他RAS突变。2012年TCGA的数据将结直肠癌分成高突变肿瘤和非高突变肿瘤两大类,2015年的结直肠癌共识分子亚型(CMS),将结直肠癌分成CMS1-4 共4大类,其中CMS1属于高突变型,其他三类均为非高突变型肿瘤。而对肿瘤位置与预后的影响,以FIRE-3研究为例,在西妥昔单抗组,左半结肠癌的PFS和OS均明显优于右半;而在贝伐抗组,左半预后同样优于右半。但右半使用西妥昔单抗的预后似乎更差。同样的,比较CALGB80405研究中左右半的差异,贝伐单抗组和西妥昔单抗组均为左半结肠癌优于右半结肠癌,但在西妥昔单抗组,右半结肠癌的预后更差。对左右半潜在的分子分型和治疗选择看,左半结肠癌更多KRAS野生型,但有部分HER-2扩增的患者,可参照胃癌和乳腺癌采用靶向HER-2的治疗;而右半结肠癌,有更多BRAF突变,KRAS突变的患者及MSI–H的患者,抗PD-1的治疗或许是一个选择。基于以上研究,2017年NCCN指南中特别指出,抗EGFR治疗(西妥昔单抗或帕尼单抗)仅适用于KRAS/NRAS野生型且肿瘤位于左半的结肠癌。4.免疫治疗关于免疫治疗,首先提到MSI在结肠癌中的发生率及在不同分期中的预后不同,在Ⅱ期结肠癌中,MSI发生率约15%-20%,对比MSS患者属于预后良好的的因素,在Ⅲ期结肠癌中,MSI发生率为8%-10%,对比MSS患者预后无差异;但在Ⅳ期患者中,MSI发生率仅4%-5%,可能与MSS患者预后相近,也可能更差,属于不良预后因素。抗PD-1治疗在dMMR肿瘤中的研究表明,dMMR的转移性结直肠癌,接受抗PD-1治疗,其预后明显优于pMMR结直肠癌,而且肿瘤应答持续时间长,PFS和OS均显著延长。基于这项研究,NCCN指南已将抗PD-1治疗,Nivolumab或Pembrolizumab作为dMMR /MSI-H结直肠癌一线或二、三线治疗。对于MSS的结直肠癌,目前有研究在进行中,采用PD-L1抑制剂Atezolizumab联合MEK抑制剂Cobimetinib治疗,同样也在MSS的结直肠癌中取得了一定的疗效。
潘广彪 副主任医师 泸州市人民医院 肛肠科2808人已读 - 十人九痔,多的是你不知道的事
前两天朋友聚会,难免小酌几杯,向来豪爽的小周同学却一反常态,一改往日豪饮的路线,小口细抿起来。 一众兄弟好不习惯,细细问来,原来小周同学有难言之隐,痔疮发作了。本来不益参加酒局,但是多年老友相聚,也很想念大家,只好多表情意少喝酒啦。 说起痔疮,还真是个常见病,多发病,俗话都说“十人九痔”的嘛。一旦发作起来,寝食难安,如何形容都不为过。 是一种怎样 的折磨 “发作最严重的时候真是夹着一条尾巴,血流满裤衩啊!……” “光鲜的生活表面下,没人可以理解我的痛苦。每次大便就像在拉图钉,如果因为痔疮而流的血可以用来做慈善,我想我可以得一个终生成就奖。” 历史上,很多名人都深受痔疮之苦,其中令人印象较深的当属明朝万历年间的首辅张居正了。 他在《答上师相徐存斋三十四》中写到:“贱恙实痔也,一向不以痔治之,蹉跎至今。近得贵府医官赵裕治之,果拔其根。但衰老之人,痔根虽去,元气大损,脾胃虚弱,不能饮食,几于不起。日来渐次平复,今秋定为乞骸计矣。” 由此得知张居正是得了痔疮,请当时的医生把痔疮切掉了。然而切掉痔疮后他便一蹶不振,不到半年便离世了。 宋朝的大文豪苏轼,在广东惠州任职期间患上痔疮,行动不便,不得不“休粮断酒肉”,即使面对美味的东坡肉,也只能望“肉”兴叹了。 内痔外痔的 三八线 首先讲讲造物主的高明之处。 人体确实蛮神奇的,直径很粗的直肠和平时完全收缩在一起的肛门,如何才能高效、平滑地对接上呢? 设想一下,如果是直径相差很大的胶管,要接到一起,是粗细逐级套连,还是做成漏斗样? 我们的直肠肛门都没有选择这两种设计方案,而是采用类似“窗帘布”一样的设计,需要扩张的时候完全展开,平时收缩的时候就像窗帘一样规则的折叠。这样折叠一整圈,就形成一个波浪线,解剖学上称为“齿状线”。 这一条齿状线可是真正的“三八线”。 这条线把肛管皮肤与直肠粘膜无缝移行连接在一起。 这条线上的直肠和线下的肛管,在很多方面是截然不同的,虽然它们近在咫尺。包括在血管供应、神经支配、淋巴引流、肠腔表面的粘膜上皮类型等等方面,都完全不同。 人体内还有这样的类似移行结构,比如食管和胃的结合处也有类似的齿状线。 正因为这种不同组织的移行结合,胚胎内、外胚层组织都在齿状线碰头会师,所以几乎所有肛门、直肠先天畸形等都发生在齿状线附近。 各种痔的 症状 齿状线还是排便反射的诱发区。 齿状线区分布着很多的感觉神经终末组织,当粪便由直肠到达肛管后,齿状线区的神经末梢感受器受到刺激,就会反射性地引起肛门的内、外括约肌舒张、提肛肌收缩,使肛管张开,排出粪便。 发生在齿状线之上的痔疮是内痔,齿状线之下的痔疮是外痔,同时存在内痔和外痔的叫混合痔。 内痔发作时主要是出血,但不觉得痛。 因为内痔位于齿状线以上,表面的柱状上皮缺乏疼痛受体,所以感觉不痛。 排便时鲜血滴沥到白色的马桶或便盆里,很是吓人。更严重时会表现出喷射样出血,给人以“大病来了”的感觉。 经常在门诊听到病人讲述内痔发作的整个过程,大叹“惊心动魄”! 我常常会反问一句:“有没有女生来例假出血多?” 此言一出,病人就会觉得好像也没有什么大不了哦。心情就平静下来。 外痔的主要症状是疼痛。 混合痔就会出血同时伴有疼痛,严重时脱垂的痔疮肿胀溃破,让人坐立难安。 痔疮形成的 两派学说 那么痔疮是怎么形成的呢?这里介绍两大主流学说。 首先是静脉曲张学说。你能把痔疮与静脉曲张联系在一起吗? 静脉曲张学说认为所有的痔疮,包括内痔、外痔、混合痔,都是由静脉曲张导致的。 由于人是直立行走的,直立位时直肠静脉内的压力比其他体位时高出2~3倍,而且正常情况下,直肠静脉内没有防止血液倒流的静脉瓣膜,所以血液回流相对困难。这是痔发生的生物学基础,也是人类直立行走进化不完美的表现之一。 另一种常见的静脉曲张情况的是,某些长期站立的人士,如老师、售货员等,一旦因为某些原因出现静脉瓣膜功能下降,就会在下肢出血“蚯蚓团”一样的曲张静脉,轻度的可以通过穿专门设计的弹力袜控制症状,严重的要通过微创或手术的方式治疗。 长期的便秘、体力劳动时、排大便久久蹲坑,这些都让腹压显著增加,都容易诱发痔疮。长此以往,就会形成以小动脉为中心的静脉曲张性团块,最后形成痔疮。 第二种痔疮形成的学说为肛垫下移学说,从上世纪70年代才逐渐发展起来。 该学说认为,在人体直肠末端有个类似垫子一样的结构,它由动静脉血管、小肌肉和一些其他组织共同组成,主要的功能是能感受直肠内的气体、液体等物质。 大家不要小看了这个肛垫结构,一旦人想放屁了,它就能感受到气体的存在,同时通过调节自身结构,可以控制是直接排气,还是先存放一下。 设想一下刚好和领导一起进电梯,要放屁,确实很尴尬。这个时候肛垫就起作用了,通过自身结构的调节控制忍耐一下等领导离开,没人的时候,再尽情抒发。 如果因为某些原因(如腹压增高)使肛垫内的组织和小肌肉遭到破坏而松弛、断裂,肛垫失去支持而下移,就形成了痔疮。 现在看来,肛垫是人体的一种正常组织,由于某些原因使肛垫向下移位而成为痔疮。 肛垫下移学说从理论上说明人人都有发生痔疮的可能,这也是“十人九痔”的理论基础。 这种学说能够很好解释痔疮脱垂的现象,却不容易解释内痔发作时便血这个最常见的症状。 其实还有一些其他的学说希望能阐明痔疮发生的真正原因,总结起来就是上述两种学说更被大家接受。 现在临床上倾向于两种学说都有道理,相互补充。 实际上,有什么样的理论,就会产生什么样的方法。根据静脉曲张的学说,就可以采用套扎曲张的痔疮和注射硬化剂等方法治疗痔疮。 图为套扎曲张的痔疮。 图为注射硬化剂。 根据肛垫下移学说,医生们就开发了一种新的手术方式:吻合器痔上黏膜环切术,又称为PPH痔疮手术。 它的主要其原理是将部分内痔及痔上黏膜、黏膜下组织环行切除吻合的同时进行吻合。这么做既阻断了直肠末端动静脉的终末吻合支,消除了痔疮发生的血液供应,又将滑脱组织悬吊固定,恢复了直肠肛管的正常解剖状态。 PPH痔疮手术对环状痔、严重痔脱垂等有比较理想的治疗效果。但也会有一定的并发症,所以选择最适合自己的手术方式。
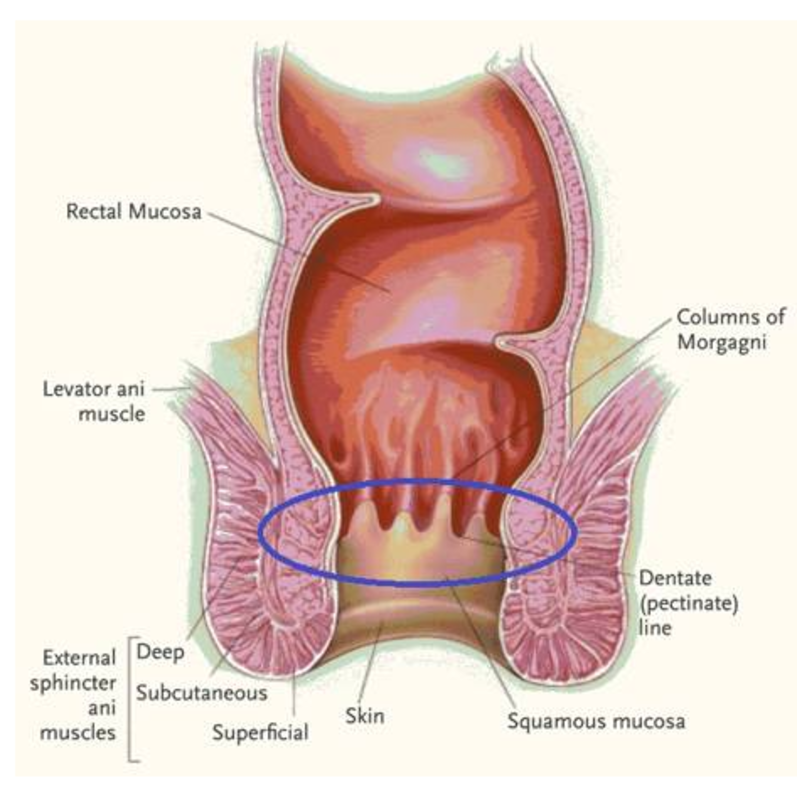 申旭龙 主治医师 泸州市人民医院 肛肠科1540人已读
申旭龙 主治医师 泸州市人民医院 肛肠科1540人已读 - 肛门瘙痒原因
经常有病人述说肛门非常痒。有时候难以控制。不管有人在不在,想用手抓,只有抓才能缓解。这是为什么呢?这是一种常见病,病程持续时间比较长,好发与中、老年人。引起本病的原因有全身性和局部性因素。 全身性因素有:(1)过敏反应:因吃了刺激性的食物,如辣椒,引起肠道的反应。或者是吃了鱼、虾、蟹等食物,而引起的全身过敏。(2)疾病引起:如黄疸、糖尿病、风湿病、白血病等。(3)精神因素:过度兴奋、激动、忧郁、神经衰弱等。(4)药物刺激引起:如麻醉药、激素、药膏、抗生素等。(5)内分泌紊乱因素:妇女绝经期和男性更年期,激素缺乏等因素。 局部因素有:(1)肠道炎症,肛裂,严重的痔等分泌物增多,刺激肛门皮肤。(2)妇科疾病引起分泌物增多,又不能及时洗干净而引起。(3)肛门部皮肤病。如肛周湿疹、皮炎、皮癣等疾病。(4)肠道寄生虫等疾病:如蛲虫病、蛔虫病等。
申旭龙 主治医师 泸州市人民医院 肛肠科1951人已读
问诊记录 查看全部
- 尖锐湿疣,梅毒二期,hiv 阴囊那里有个口一直出脓水 还有阴囊两侧也有,肛门周总交流次数2已给处置建议
- 括约肌无力引起的功能性便秘 习惯性便秘,后因常常忍大便引发功能性饮料总交流次数2已给处置建议
- 患者:女 10个月 大便干,拉完后擦屁股会擦出一点血 最后交流时间 2020.06.20大便干,拉完后擦屁股会擦出一点血 大便后肛门擦出粉色血总交流次数12已给处置建议
- 拉肚子便秘。不知道我这是怎么了吓哭怎么办 拉肚子便秘害怕别是肠癌,总交流次数14已给处置建议
- 肛周脓肿 肛周脓肿反复,是不是肛瘘了?总交流次数103已给处置建议






