科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 58.原发性小肠淋巴管扩张症-十二指肠巨大淋巴瘘1例
女26岁。在校大学生。间断性腹泻、乏力、下肢肿胀2年2000年10月经会诊住院。2年前,无诱因突然腹泻,水样,每天15次左右,1-2天自愈。此后患者全身乏力,不能坚持上课,经过3周左右卧床休息,逐渐好转。每年发生1次。本次是在家发病,尽管家中有学医者,不能理解她,实在坚持不下去了,同学带去医院就诊,发现有低蛋白血症时家长急了,马上来北京协和医院消化科住院。经查证实为小肠淋巴管扩张症。查:心、肝、肺、肾未见异常,下肢可凹性水肿。B超腹腔少量腹水,B超引导抽出腹水50ml 为乳白色。99mTc标记白蛋白肠道示踪检查:肠道内异常放射性摄取,随时间延长,逐渐移行至7小时见全结肠显影(图-1、2)(北京协和医院核医学科)。血生化:TP 28.3g/L ALB 18.4/L CA 1.47mmol/L 周围血 LYM0.3×109/L,结核、肿瘤及免疫系列检查未见异常。胃镜:十二指肠粘膜密集白色斑点,粘膜活检报告:粘膜下淋巴管扩张。淋巴管造影:腹膜后淋巴管扩张(图-3),在荧光屏监视下造影剂进入十二指肠降部,迅速经过横部进入空肠(图-4),胸导管末端回流不畅(图-5),造影后CT见腹膜后淋巴管扩张(图-6)。诊断:原发性小肠淋巴管扩张症,十二指肠巨大淋巴瘘。经低脂饮食、间断输注白蛋白,临床表现明显好转出院。于2002年6月9日因症状复发再次住院。TP 22g/L ALB 18.4/L CA 1.27mmol/L LYM0.4×109/L,行胸导管-颈外静脉吻合术无效。此后四年每年发作次,保守治疗包括间断TPN好转。惟本次发作经8周TPN无效。于2006年5月19日再次入院。查:TP 28g/L ALB 13.8/L CA 1.20mmol/L LYM0.3×109/LHb 5.9g/L。做围手术期治疗,TPN加白蛋白10g/每日共四周,并间断输血。,仍无明显还转。于2006年6月21日开腹手术,(术前10小时进脂肪餐)见十二指肠降部右侧腹膜后多根含乳糜的扩张淋巴管(图-7),并在肠系膜根部腹膜后有多根含乳糜的扩张淋巴管(图-8)。经空肠上段造口插入纤维内镜检查肠腔,空肠粘膜未见异常。十二指肠粘膜未见白斑,在十二指肠降部右侧壁有直径0.5cm小凹陷(图-9),切开十二指肠降部前壁,从十二指肠降部右侧腹膜后扩张的淋巴管注入1%美蓝,直视下见十二指肠降部右侧壁凹陷处美蓝溢出,证实为淋巴管瘘口,其余处的十二指肠和空肠粘膜未见蓝染。将凹陷部肠壁做局部切除,严密缝合肠壁。将十二指肠降部右侧壁腹膜后扩张的淋巴管切断结扎。再将十二指肠空肠曲左侧腹膜后扩张的近心端淋巴管与肠系膜下静脉分支端端显微吻合。随访5年症状消失,血浆蛋白、淋巴细胞恢复正常。术后观察6.5年症状复发,经保守治疗无效自动出院。以后失访。讨论:患者间断性腹泻、乏力,以至读大学时没力量去上课,最后休学,得到家长的误解,当查出低蛋白血症后才积极诊治。胃镜:十二指肠粘膜密集白色斑点,粘膜活检报告:粘膜下淋巴管扩张,即可确诊小肠淋巴管扩张症。结合核素标记白蛋白肠道示踪检查见右侧腹部大量显影剂集聚,也是小肠淋巴瘘的佐证。惟淋巴管造影见显影剂进入十二指肠这一发现是可确定肠淋巴瘘的部位。淋巴管造影见显影剂进入十二指肠尚未见报告,为此确诊小肠淋巴管扩张又多了一条即淋巴管造影显影剂进入肠管。患者经保守治疗6年及行胸导管-颈外静脉吻合术无效后,遂行开腹手术,见腹膜后多根含乳糜的扩张淋巴管,结合内镜检查十二指肠降部右侧壁有直径0.5cm小凹陷,注入1%美蓝后凹陷处蓝染,证实为淋巴管瘘后,将凹陷部肠壁做局部切除。观察6年症状消失化验正常,能像正常人一样学习工作。6年半时复发-间断性腹泻、乏力,低蛋白血症,经保守治疗无效,自动出院。患者开腹手术后达到临床治愈6年,虽将淋巴瘘切除,由于不可逆的无法根治的原发性淋巴管病变-涉及胰腺、十二指肠及肠系膜根部的腹膜后淋巴管扩张依然存在复发是不可避免的。十二指肠如此巨大淋巴瘘尚未见报告。图-1注显影剂后5小时双腹股沟、 髂淋巴链显影清晰对称,可见右侧腹部大量显影剂集聚图-2注显影剂后7小时,见全结肠显影图-3淋巴管造影:见腹膜后淋巴管扩张,在荧光屏监视下造影剂进入空肠(照片左侧影像见肠管蠕动波)图-4在荧光屏监视下造影剂进入十二指肠降部,迅速经过横部进入空肠(箭头所指) 图-5胸导管末段扩张,胸导管末端回流障碍,并可见显影剂反流到左锁骨上区 图-6胰腺、十二指肠后方及肠系膜根部可见多根扩张淋巴管图-7十二指肠降部右侧腹膜后多根含乳糜的扩张淋巴管(注美兰后)图-8肠系膜根部腹膜后多根含乳糜的扩张淋巴管(注美兰后)图-9十二指肠降部右侧壁有直径0.5cm小凹陷
耿万德 主任医师 世纪坛医院 淋巴外科1466人已读 - 精选 18.胸导管吻合术治疗甲状腺癌术后乳糜瘘1例
女56岁。甲状腺癌术后5天于2010-4-9转入我科。引流液为牛奶样,1500-2000ml/日。行直接淋巴管造影,见胸导管淋巴系显影良好,胸导管颈段弓部有造影剂外溢呈囊状影像(图1)。于术后第8天在全麻下手术治疗。术前8小時进脂肪歺。手术在显微镜下操作,在颈内静脉近锁骨处有大量乳糜溢出,仔细查找见胸导管直径3.5mm,并见胸导管裂口,裂口较大占其周径的4/5,边缘不整,用小血管夾夾闭胸导管远心端,仔细吸岀创口的乳糜液,将连接胸导管远、近端的壁离断,断缘修整(图2),用9个0线间断缝合(图3)。在显微镜下观察见乳糜液通畅入血而无漏。 讨论:淋巴管造影显示胸导管弓部高达第一胸椎横突水平,大约在锁骨上缘4-5㎝,位置高,术中易受损伤,术前未用脂肪歺,术中淋巴液为无色,且量不大,较难发现胸导管损伤。对于颈淋巴结清扫术后乳糜瘘手术以端端吻合为首选,符合正常生理,不存在继发淋巴回流障碍问题,是最理想的手术方式。手术难度较大,为保证手术成功,术前应做好如下准备工作:1、术前要做直接淋巴管造影,它可以確定胸导管损伤的部位以指导术中寻找。2、术前8小時吃高脂肪歺即200ml牛奶加一块黄油以利于寻找裂口。3、术者最好具 有在显微镜下探查胸导管未端手术操作经验。后者应是最重要的。我科现阶段每周做胸导管未端疏通手术2~4例,己积累了丰富的手术经验,所以才能成功地完成手术! (图1)直接淋巴管造影見胸导管颈段显影,其弓部高达第一胸椎横突水平,约在锁骨上缘4㎝,其弓部可见造影剂外溢,未见造影剂入血。 (图2)胸导管断端 (图3)胸导管端-端吻合
 耿万德 主任医师 世纪坛医院 淋巴外科1788人已读
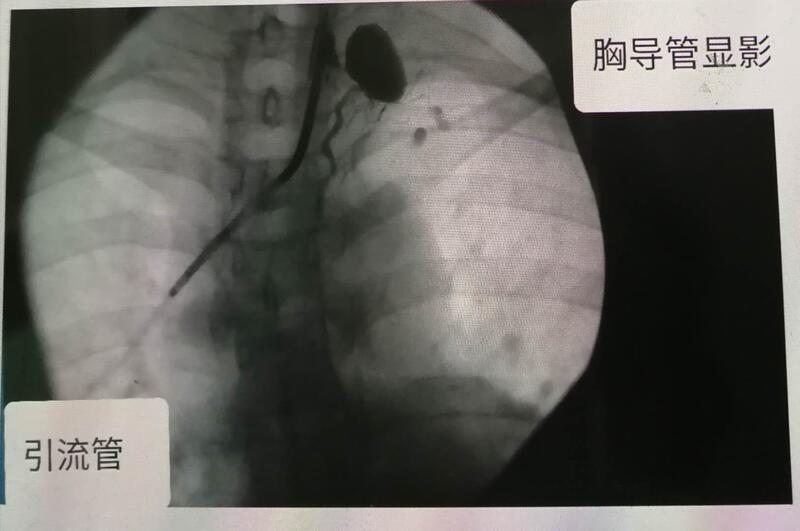
耿万德 主任医师 世纪坛医院 淋巴外科1788人已读 - 精选 14.主动脉降部狭窄继发高血压、主动脉降部狭窄整形术后乳糜胸、胸导管结扎乳糜胸加重1例(胸3)
男19岁。胸导管结扎术后乳糜胸加重2个月。因主动脉降部狭窄(图1)致继发性高血压2月前在心血管病院行矫正术。高血压得以纠正。但术后出现左乳糜胸(图4)。转某医院住院于2009-7-2行胸腔镜胸导管结扎治疗,术后乳糜胸加重。给于低脂中链油饮食、TPN、胸腔粘连等治疗无效。于2009-9-4转入我科。有胸腔闭式引流,每天开放一次,引流500-800ml。次日行直接淋巴管造影:见胸导管为2支,一支(右支)在胸椎中线偏右侧,在第8、9胸椎处可见4个钛夹将胸导管右支夹闭。第2支(左支)位于胸椎左侧(图2),其末端显示造影剂明显积聚,并向锁骨下淋巴干反流,提示胸导管末端回流障碍(图3)。淋巴管造影后胸腹片显示显影剂在腹膜后、第9胸椎以下和左肩锁关节上方集聚。并见左胸腔中等量积液。于2009-9-10行胸导管末端疏通术。在显微镜下见胸导管末端有一纤维束带压迫,致使胸导管及其属支扩张,将纤维束带切除,此时可见淋巴液涌入血管。术后胸腔引流量逐渐减少。30、60天胸片未见胸水。首都医科大学附属北京世纪坛医院淋巴外科耿万德讨论:1、病因:淋巴管造影显示多部位淋巴管扩张,应是先天淋巴管发育缺陷所致。是手术损伤胸导管的分支引起的乳糜 胸。2、胸导管结扎右支,左支未结扎因此无效。后退一步说,多亏未结扎,结扎了胸导管的淋巴液能否代偿回流入血还是个问题,如果不能代偿回流入血那后果不可想象。3、疏通了胸导管末端,乳糜回流通畅,从而治愈了乳糜胸。4无论是原发性还是继发性乳糜胸没经过做淋巴系统检查不要盲目的行胸导管结扎术,我科收治了不少乳糜胸行胸导管结扎未治愈的极难处理的病人,应引以为戒。图-1MRI见胸主动脉降部狭窄图-2淋巴管造影见胸导管为2支,一支(右支)在胸椎中线偏右侧,在第8、9胸椎处可见4个钛夹将胸导管右支夹闭,第2支(左支)位于胸椎左侧。图-3显影剂在左肩锁关节上方集聚,提示胸导管末端回流障碍图-4淋巴管造影后胸腹片显示显影剂在腹膜后集聚,在第9胸椎以下显影剂集聚,在左肩锁关节集聚。左胸腔中等量积液
耿万德 主任医师 世纪坛医院 淋巴外科1447人已读
问诊记录 查看全部
- 左下肢淋巴水肿抽吸术后40天 患者40天前因左下肢淋巴水肿行淋巴水肿抽吸术,术后切口不愈合 诉求,1其中一个伤口一直不好,请问正常吗?有什么好的处理方法让伤口尽快愈合2手术后腿一直麻木,直接导...总交流次数29已给处置建议
- 宫颈癌术后7年,左下肢肿胀11月。 患者于2017年4月20号做了宫颈癌手术。11月前出现左下肢... 我最想问一下,血管做的有支架,去世纪坛医院看病,可以做淋巴照影吗?
5月1号后医院有医生吗?总交流次数3已给处置建议
- 乳腺癌、糖尿病、白癜风、动脉硬化 卵巢淋巴瘤淋术后,左腿淋巴水肿 近几月大腿水肿,己预约了该院5月17、18日检查 想出结果后手术总交流次数12已给处置建议
- 患者:男 1岁3个月 患儿(一年两个月)双足背水肿一年两个月,可自行消退。影响行走 最后交流时间 04.18患儿(一年两个月)双足背水肿一年两个月,可自行消退。影响行走 患者(1岁2个月)脚背肿胀时好时坏,有时候松软。 患者母亲孕... 咨询有无治疗方案(药物,保守) 患儿无法配合物理治疗,有无其它治疗推荐总交流次数14已给处置建议
- 患者:男 81岁 发现淋巴漏10天。 最后交流时间 04.11发现淋巴漏10天。 患者因“13日前至北京大学第一医院行 泌尿系统肿瘤根治术”,... 因淋巴漏目前这种情况需要带引流管出院吗?还是出院前拔管?并请给予出院后关于淋巴漏方面的相关治疗建议?...总交流次数10已给处置建议
总访问量 1,169,683次
在线服务患者 3,172位
科普文章 75篇
领导风采

















