科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 直肌在垂直于其作用方向上移动效应的总结
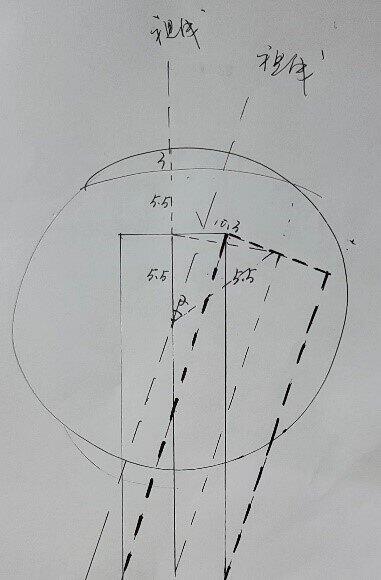
一般情况下,眼球的转动中心位于角膜顶点后约14mm,以左眼内直肌上移为例,内直肌距角膜缘后5.5mm的止点为其生理性止点,但真正功能性止点在眼球的赤道部附近,接触弧约6mm,肌腱宽度为10.3mm,总长约41mm。未上移之前,内直肌与眼球相切于赤道部,内直肌收缩时,以Listing平面6-12点为轴位产生内转的力矩,垂直方向未有作用力。假定上移一个肌止端,则内直肌转动的角度≈=14.4°,单以上移后的内直肌分析,收缩时,上移的内直肌产生了一个内上方的力矩,可以看成是以Listing平面内12:30-6:30为轴位的内上运动,水平方向和垂直方向获得了一定的分力,眼球有上转的趋势,单纯上移未作后徙和加强处理,可视为肌肉合力未变,眼球越上转则垂直上转的力量越得到加强,水平内转的力量就越得到削弱,极端情况下,如果内直肌完全上移到上直肌位置(如Knapp手术),此时“内直肌”具备和上直肌“相同”的功能,内转功能就极大的被弱化了。实际上,在正常情况下,内直肌未移动时,眼球的上转使得内直肌产生了和上移之后相似的位置改变,但未移动时,即使眼球上转,内直肌处于“上移”的位置,但内直肌并未加强眼球的上转作用,可以看出,眼球上转时,内直肌收缩并未像内转时那么“用力”,而真正上移后,上转时加强了眼球的上转作用,估计和上移后打破了原有的“平衡”,改变了眼外肌的合力矢量有关。由此可以看出,水平直肌在其垂直方向的上下移动加强了垂直方向的作用力,减弱了水平方向的作用力,仍以左眼内直肌上移来说,当眼球上转时,垂直向上的作用力得到加强,水平方向的作用力就进一步的减小;当眼球下转时,垂直向下的作用力也得到加强,水平方向的作用力(较未移动时)也被削弱,不过,水平方向的作用力较上转时被减弱的程度要低一些,即眼球由上转位向下转动时,水平方向的作用力得到了一定的加强。以内斜A征加以说明,后徙内直肌时,上移肌止端,则上转时水平方向的力量较下转时减小得更多,也即矫正上转时更多的内斜、下转时较少的内斜,从而矫正了内斜A征,总的来说,在矫正AV型斜视中,内直肌总是移向尖端,外直肌总是移向开口端。同时,也可以看出,一条肌肉越接近另一条肌肉的解剖位时,则另一条肌肉的第一作用力就越得到加强,两条拮抗直肌同时、同向移向另一直肌时,则更一步加强另一直肌的作用,可以想象,内外直肌同时下移时,加强了下转的力量,从而实现对上斜视的矫正;外展神经麻痹时,可以把上下直肌或其部分肌肉移位到外直肌附着处,从而加强外直肌的外转作用(如Hummelsheim手术),由此可见,水平直肌的移位不但可以实现对水平斜视的矫正,也同样可以实现对垂直斜视的矫正。依据“水平直肌的上下移动减弱了其水平方向的作用力,加强了其垂直方向的作用力”,同理可知,垂直直肌的水平移动减弱了其垂直方向的作用力,加强了其水平方向的作用力,内斜A征时,如要以垂直直肌移位加以矫正,为减弱上方更多的内斜,需减弱上转的力量,并要增加上转时外转的力量,故需外移(向颞侧移动)上直肌;外斜A征时,可将下直肌向鼻侧移位,眼球下转时,下转作用减弱,内转作用增强。直肌的(水平或垂直)移位同时也会产生旋转改变,旋转的改变可以用“直肌移位后,旋转使移位的直肌趋于“解剖复位”,这个旋转就是直肌移位后眼球的旋转”加以总结和记忆,内直肌上移后,内旋使内直肌趋于解剖复位,所以内直肌上移后,眼球内旋,理论上,可以用于矫正外旋,同理:内直肌下移,眼球外旋;外直肌上移,眼球外旋;外直肌下移,眼球内旋;上直肌内移,眼球外旋;上直肌外移,眼球内旋;下直肌内移,眼球内旋;下直肌外移,眼球外旋。如眼球外旋,理论上,可用内直肌上移,外直肌下移使眼球内旋加以矫正;也可用上直肌外移,下直肌内移加以矫正。虽然,直肌在垂直于其作用方向上的移动都可引起旋转,不过,直肌的旋转作用远小于斜肌,也不是其第一作用力,况且水平直肌的垂直移动产生的旋转作用较垂直直肌的水平移动产生的旋转量小,水平直肌的垂直移位很少在第一眼位产生明显的旋转,如果要选择直肌手术矫正旋转,垂直直肌的水平移位较水平直肌的垂直移位要好,一般情况下,上下直肌同时反向移动7-8mm,可以矫正约15▵的旋转斜视。如果要矫正旋转斜视,常首选斜肌手术,因为上下斜肌的第一作用才是旋转,如Harada-Ito手术紧缩上斜肌前部1/3肌腱矫正外旋,前部1/3肌腱主要作用为内旋,后部2/3肌腱主要作用为外转和下转,从而紧缩前部1/3肌腱时对垂直和水平斜视不产生影响,达到矫正外旋的目的。如果明确外旋由下斜肌功能亢进引起,或下斜肌功能亢进需要手术时,则需要对下斜肌进行分级前转位手术。眼球的运动并不是某一条肌肉单独完成的,每一条眼外肌都参与了眼球的每一次运动,只是参与度不同而已,更不能完全把某一条肌肉剥离出来孤立分析,需要整体协调的科学分析,也需要有机分解的局部分析。眼外肌的移动,伴随着原有解剖位置的变化,从而引起了肌肉力量及矢量的改变,同时,肌肉与眼球运动中心的位置关系也发生了变化,从而产生了相应的运动效应。直肌、斜肌也并不是完全分离、隔断的,如上直肌本身就具有内转、内旋的功能,它们既有联系也有区别,它们的主要功能虽然不同,但通过一定移动可以实现部分功能的转化,可以看出,直肌的移位可以实现对AV型斜视的矫正,也可以对垂直斜视、水平斜视进行矫正,还可以实现对旋转斜视的矫正,既然每条肌肉可以附加不同的功能,在面对斜视时,需要术前精心的设计,选择最合适优化的方案,在满足美容需求的同时,更要满足视功能及尽可能保证术后长期效果的要求。
 唐雷 副主任医师 宜宾市第三人民医院 眼科393人已读
唐雷 副主任医师 宜宾市第三人民医院 眼科393人已读 - 双眼白内障手术相关问题
这期分享双眼白内障手术的必要性及手术时间的相关问题,你所关心的都在这里哦,如果有什么需要了解的,欢迎给我留言,我会尽力解答。前面也说过,双眼白内障手术后有叠加效应,起到1+1>2的作用,最近我有一位病人,因为驾驶需要要求行白内障手术,第一支眼手术10天后行了第二支眼手术,双眼术后取得了很好的效果,据他给我反映,第一支眼术后1周就开始驾车了,不过总觉得有不实在的感觉,使得驾驶感不是那么良好,他的这个感觉其实就是驾驶的自我调节,因为看东西有些不实在,出于安全和自我保护考虑,势必要不停的对道路安全做出判断,从而影响驾驶体验,我本来想的是等第一支眼手术后时间稍微长一些再行第二支眼手术,我想用第一支眼术后的屈光状态对第二支眼进行校正,不过病人似乎有些迫不及待了,我也只好依了病人行了第二支眼手术,术后病人之前的抱怨几乎消失殆尽,我常说的上天造物,绝不会造多余的东西,双眼视肯定有双眼视的道理,双眼手术后视力、对比敏感度和立体视都得到了极大的改善,不但能减少驾驶的自我调节,同时也减少了老年人摔伤的风险,很多人只打算做一只眼睛,这样的想法是错误的。很多病人也关心另一个问题,那就是两只眼睛手术时间的问题,为了节约费用,很多病人都希望一次手术把两只眼睛都做了,那么究竟能不能一次手术把两只眼睛都做了呢?这样做的利弊有哪些呢?我可以告诉大家,可以一次手术把两只眼睛做了,甚至还有很多国家支持这种做法,那为什么现阶段我国大多数地区没有选择这种方式呢?我想大概有以下几个方面的原因,最主要的原因还是安全的问题,我们可以试想一下,如果两只眼睛同时手术,一只眼睛出现问题,那么另一只眼睛也会发生同样的问题,如果是眼内炎,那将是灾难性的后果,很有可能导致双目失明,如果两只眼睛有足够的间隔观察窗,我们可以规避同样的问题出现在第二只眼睛上,同时,我们可以用第一支眼术后的数据为第二支眼手术进行校正,提高手术的精准性,当然,这样做增加了一定的医疗费用,增加了病人第二支眼手术等待的时间,就像我的这位病人一样,等待了10天,换来的却是高质量的手术效果和一辈子的光明,再说,我们国家就医很方便,等待预约的时间不长,政策好全民医保,医疗费用也相对较低,等上1周两周还是值得的。当然,假定术前测量非常精准,手术也非常安全,这样医生也没有风险,病人也没有风险,但是测量都有一定的误差,风险也无处不在,如果这些你都敢勇于承担,双眼同日连续手术医生也是敢做的,相反,如果有人为你实施了双眼同时手术,你一定要记得是有人在为你抵挡风险,还是那句话,从来就没有什么岁月静好,只不过是有人在替你负重前行。
唐雷 副主任医师 宜宾市第三人民医院 眼科78人已读 - 眼科和麻醉
在很多人的眼中甚至是一些麻醉医师都觉得小儿的痛觉是迟钝的,痛觉还未发育完善,其实不然,痛觉能使个体警觉到危险,使机体做出逃避和防御反应,对身体来说具有保护性作用,其发育时间是非常早的,门诊几岁甚至几个月的娃娃痛觉早就发育完善了,和成人无异。另一方面痛觉还可以通过下行易化系统来降低疼痛阈值,使第二次接受到同样的操作刺激感觉到更疼,这种机制可能是为了保护机体,但无形中却给患者增加了更多痛苦,这也是为何第二只眼的手术普遍感觉会比第一只眼痛的重要原因之一,为了减少这些伤害,无痛操作和治疗是很有必要的,眼科也不例外。眼科的麻醉和无痛没有得到重视的原因是多方面的,在很多的医院眼科甚至很少出现在麻醉医师的视野里,另一方面眼科常用的表面麻醉、局部浸润麻醉和球后麻醉都是眼科医生自己操作,全麻者少之又少,造成眼科手术损伤小、手术简单的假象,甚至有人戏谑,就是把眼球挖了也不会危及生命。实际上,眼科手术操作的空间狭小,大多是显微镜下的显微手术,操作精细,位置相对固定,患者身体动度不能过大,甚至眼球转动幅度也不能太大,这都要求具有良好的麻醉效果,对围手术期麻醉提出了较高的要求。对麻醉的高要求也是眼科手术本身的内在需要,在保证生命安全的前提下,还需要保证麻醉的平稳,麻醉操作如插管或喉罩植入等操作要轻柔,要在相对安全的麻醉深度植入和拔出,防止躁动、咳嗽、恶心、呕吐等不良反应的出现,主要目的是防止眼内压的升高,这也要求麻醉期间不宜应用氯胺酮、笑气及去极化肌松药琥珀胆碱等,以免造成眼压一升一降对预后造成不良影响,甚至手术失败。麻醉诱导也不宜应用硫喷妥钠、依托咪酯等药物以防诱发喉痉挛、肌颤。术后需要有较长时间的无痛过度时间,可以全麻后辅以表面麻醉,也可以局部浸润麻醉或球后麻醉伍用酰胺类局麻药如罗哌卡因,选择罗哌卡因主要有以下优点,在体内不形成半抗原,较少引起过敏反应;作用时间长,减少了术中追加麻醉药物的可能,使得手术具有连贯性;还具有收缩血管的作用,同时也免去了添加肾上腺素的麻烦。由于大多眼科医生对麻醉药物不甚了解,选择局麻药的时候就要避开不熟悉药理性质的那些药物,如心脏毒性大的布比卡因;一次性用量也不宜过大,出现异常情况时需要及时分清是药物的毒性反应还是过敏反应,并提前做好救治预案;异常情况发生时,面罩(加压)给氧,同时呼救麻醉医师到场。眼科常见的三种麻醉方式(表面麻醉、局部浸润麻醉和球后麻醉)并不是各自分离的,各有长短,相互补充,很多时候需要联合运用协同作战。全身麻醉和其它手术的全身麻醉并没有什么不同,一样的需要术前禁食禁饮,不过眼科全麻者一般为小儿,其禁食禁饮的时间与成人不同,因小儿代谢旺盛,长时间禁食禁饮易造成代谢性酸中毒和脱水,故禁食禁饮时间不宜过长,清水禁饮2小时即可、牛奶禁饮6小时、固体食物才需要禁食8小时。小儿呼吸系统解剖和成人相差较大,主要表现在喉头较高,喉部呈漏斗状,最狭窄的部位位于环状软骨平面,易发生喉头水肿,插管更应轻柔。小儿氧耗量较成人高,氧储备较成人少,对缺氧的耐受度较成人差。小儿功能残气量低,吸入诱导和苏醒较快。另外麻醉机潮气量设置不宜过高,以免气道压力过高造成肺损伤。麻醉诱导前为减少患儿的恐惧和哭闹,可以口服、肛门、鼻饲或吸入给入一定量的麻醉药达到镇静止痛的目的,由于七氟烷具有无刺激性的香味,非常适合小儿诱导,诱导后再行静脉推注等操作平稳过度到麻醉维持阶段。现代全身麻醉由镇静、镇痛和肌松三部分构成,诱导时提倡肌松先行,即非去极化肌松药最先推注,快速结合相应的胆碱受体,并且肌松药的推注可按预注和超注原则施行,即先推注诱导剂量的部分剂量,而后推注超过预算剂量一定量的肌松药,这就是非去极化肌松药经典的“先注”、“预注”、“超注”用法,这样做的目的是为了缩短肌松药的起效时间,同时也减少了阿片类药物如芬太尼推注后引起的肌颤、呛咳等不良反应的发生,使得诱导变得平稳而快速,从而达到不增加眼内压、颅内压的目的。随之再推注镇静和镇痛药物,在肌松药短暂的起效时间内,镇静、镇痛药物同样也起效了,没有单用肌松药的强烈窒息感。麻醉维持期间,眼科手术对肌松的要求不像胃肠、心胸外科那么高,肌松药的泵注可适当减量。全身麻醉后副交感神经兴奋性增高,导致瞳孔括约肌收缩,可引起瞳孔缩小,需鉴别是手术操作引起还是麻醉导致,可对症处理。全身麻醉的麻醉深度需适宜,如果患者出现流泪或一操作心率和血压就飙升,则深度过浅,需要加深麻醉深度,很多时候误以为眼科对麻醉深度要求不高或为了尽快苏醒而减浅麻醉导致术中知晓,这都是需要避免的,适宜深的麻醉深度远较过浅要好,不过现在有了麻醉深度的监测如广泛应用并公认的脑电双频指数(BIS),术中知晓鲜有发生。对于年龄过高、过小、体质过差的患者需要灵活掌握麻醉深度,总之,保证呼吸和循环平稳是重中之重。复苏期间不提倡使用镇静、镇痛药物的拮抗剂如氟马西尼、纳洛酮,这样术毕不但保留了一定程度的镇静、镇痛效果,也减少了复苏后清醒的假象,达到了延长术后无痛过度时间的目的,让患者有愉悦的麻醉体验。现代麻醉应用的非去极化肌松药如顺式阿曲库铵在体内主要通过Hofmann清除,基本不依赖于肝肾功,一旦肌松恢复,恢复速度和用药量无关,是较为理想的麻醉肌松剂,术后一般也不需要拮抗。不过,肌松恢复的时间需要控制在镇静恢复之前,否则强烈的窒息感会造成病人躁动和恐惧,从而不配合医师的指令甚至产生抗拒。在意识恢复的情况下,出现自主呼吸,表明肌松也有恢复的迹象,如果潮气量不够,此时可以进行肌松拮抗以达到快速逆转肌松的目的。总之,舒适的麻醉体验甚至和手术同样重要,这就需要麻醉医师有娴熟的麻醉技艺并能清楚的了解手术进程或每个手术医师的手术习惯,真正做到围手术期无痛、无忧、无虑。眼科的神经阻滞麻醉多指球后睫状神经节阻滞,将局麻药注入到肌锥内麻痹第Ⅲ、Ⅳ、Ⅵ颅神经及第Ⅴ颅神经的眼支达到眼球运动和痛觉抑制的作用,对于眼球破裂者不宜应用球后麻醉或球后麻醉的药量要适当减少。球后麻醉的口诀是234,即中外1/3垂直进针2cm,再向内上进针1cm,总共进针3cm,注药4ml,进针时眼球不需转动原位即可,麻醉成功的标志是三不能,即睁眼不能、眼球转动不能,瞳孔收缩不能(瞳孔散大)。推荐药物为1:1的利多卡因和罗哌卡因合剂,既缩短了起效的时间,又延长了作用时间,一次给药即可满足手术,无需术中追加,术后也起到了镇痛作用。当然眼科的神经阻滞还包括眶上神经阻滞、眶下神经阻滞、筛前神经阻滞等等。局部浸润麻醉和表面麻醉可以理解为作用层次的深度不同,可以把局部浸润麻醉想象成是无数层的表面麻醉相叠加的结果,其最终结果都是阻断了麻醉处的神经末梢,达到麻醉无痛的目的。两者中表面麻醉在眼科用途极其广泛,多数麻醉剂对角膜上皮是有损伤的,可抑制角膜上皮的糖代谢造成上皮缺氧,破坏其屏障功能,从而使得药物渗透入角膜基质,有造成角膜基质水肿的可能,所以术前不宜频繁点眼,一般3-4次即可完成白内障手术。不管是浸润麻醉还是神经阻滞麻醉都需要避免局麻药误入眼外肌,特别是球旁阻滞时误入肌肉的情况时有发生,如果麻醉后出现眼球转动受限或斜视相关表现,需警惕该并发症发生的可能,最初表现为肌肉的麻痹,一到两周后肌肉发生纤维化,肌肉紧缩,出现继发亢进的类似表现,随访观察如果斜视持续存在,6周后斜视仍明显,可行过强直肌的后徙术矫正非共同性斜视。每个人的疼痛阈值是不一样的,作者门诊就遇见过睑板腺按摩要求全麻的,最后为患者实施了全凭静脉麻醉,体现了麻醉和麻醉医师的重要性。对于一些有悖常规麻醉性的麻醉需要医生和麻醉医师的沟通和配合,如门诊小儿泪道冲洗,患儿到院就诊大多未禁食禁饮,一旦麻醉后泪道冲洗液可流入鼻腔、口腔、咽喉甚至气道,产生误吸甚至是窒息,但不实施麻醉小儿又无法配合完成操作,遇见这类患者,绝大多数医院的绝大多数麻醉医师是拒绝提供麻醉的,所以才有文章开头的那一幕,其实这类患者是可以安全实施全麻的,这就要求麻醉医师需有足够的临床处治经验和担当精神。眼睛虽然偏居一隅,仍是身体不可分割的一部分,麻醉和手术同样都需要引起足够的重视。牵拉眼球或眼肌时,可出现眼心反射、眼胃反射,术前需常规建立静脉通道并备用阿托品以备不时之需。如术中患者突然出现烦躁不安、胸闷气短、眼球甚至头部的疼痛,恐惧手术等需高度怀疑驱逐性脉络膜上腔出血发生的可能,需及时观察并终止手术,这种疼痛和睫状神经节“张力”过高有关,而与是否充分麻醉无关,不要一味追求麻醉效果而贻误病情。角膜富含感觉神经,是人体最敏感的区域,感觉神经末梢在角膜内脱髓鞘以维持角膜的透明性,角膜有温度觉、痛觉和触觉这三种知觉,温度觉的神经感觉位点多分布于角膜周边,痛觉和触觉最敏感的部位在角膜中央,麻醉后,痛觉和触觉先消失,温度觉最后消失,这也是何为麻醉效果“满意”后,术中冲洗眼睛仍有不适感觉的原因所在,因为温度觉并没有完全被阻滞,仍能感受到冷热不适的症状,从而冲洗时出现眼动,另外,冲洗角膜时不宜套上冲洗针头,以减缓水流对角膜的刺激。麻醉和眼科,麻醉和每个科都有千丝万缕的联系,每个科室的手术都有各自的特点,需要掌握这些规律,并安全的应用到麻醉中,只有这样才能做到病人安全、医生安全、医院安全,也只有这样才能真正做到生命至上,一切以患者为中心。
 唐雷 副主任医师 宜宾市第三人民医院 眼科238人已读
唐雷 副主任医师 宜宾市第三人民医院 眼科238人已读
问诊记录 查看全部
- 患者:男 15岁 眼底黄斑区脉络膜破裂能治愈吗? 最后交流时间 2023.02.19眼底黄斑区脉络膜破裂能治愈吗? 左眼被巴掌拍伤后出现视物模糊伴 黄斑区脉络膜破裂能治愈吗,有没有什么后遗症总交流次数21已给处置建议
- 眼睫尾处长了一颗痣 因为孩子出生几个月就发现有这颗痣,最近突然发现感觉长大了,也... 想问一下是否可以祛除掉,是手术还是激光,有没有什么其他方法可以去除掉,想趁孩子小把它祛掉。谢谢总交流次数16已给处置建议
- 眼睛看不清楚移动的画面和物体,调节差, 眼睛看不清楚移动的画面,静止下来能够看得清, 怎样治疗?总交流次数19已给处置建议
- 弱视训练 您好!刘医生,经过近一年的戴眼 治疗仪器如何选总交流次数10已给处置建议
- 眼科 眼睑那里有白色颗粒,很磨眼睛, 请问这种情况怎么办总交流次数9已给处置建议
总访问量 12,442次
在线服务患者 367位
科普文章 32篇




