科室介绍 查看全部
科室医生 查看全部
科普·直播义诊专区 查看全部
- 精选 房颤最全的知识
*文章内容选自维基百科和2016ESC房颤管理指南,感谢维基百科和欧洲心脏病协会对本公众号的大力支持!我们这么牛,还不赶紧关注? 心房颤动是目前临床上最常见的心律失常之一,超过600万欧洲人患有这种心律失常,全球患病率为1%~2%,随 着 社 会 不 断 老 龄 化 的 发 展,其患病率在未来还会进一步增长。 我国发病率目前约为0.77%,房颤患者的平均年龄也呈上升趋势,男性高于女性。房 颤 患 者发生卒中与充血性心力衰竭的风险分别是正常人群的5 倍与3 倍,同时其所导致的住院率和病死率也在逐步上升,房颤治疗已日益成为当今世界心血管领域的巨大挑战。 一、什么是房颤? 了解房颤前,我们首先来明确几个概念: 1、什么是心率 心率是指心脏跳动的频率,心脏每分钟跳动的次数。正常人平静时每分钟60到100次,运动时心跳会加速,心肺功能较好的运动员会比正常人的心跳要慢。 2、什么是心律 心律指心脏跳动的节律,与心率不可混为一谈。 总结:心率:咚咚 咚咚 咚咚 咚咚……一分钟咚了60下 心律:动次打次 动次打次 咚咚咚咚锵 ……心跳不规律 房颤(请把手机音量开到最大) 来自心律之声 00:0000:59 3、什么是窦性心律 人体右心房上有一个特殊的小结节,由特殊的细胞构成,叫做窦房结。它可以自动地、有节律地产生电流,电流按传导组织的顺序传送到心脏的各个部位,从而引起心肌细胞的收缩和舒张。人体正常的心跳就是从这里发出的,这就是“心脏起搏点”。窦房结每发生1次冲动,心脏就跳动1次,在医学上称为“窦性心律”。 窦房结及心脏电传导 总结:心电图上所谓的窦性心律,就是正常心跳。 4、房颤定义 心房颤动(英语:Atrial fibrillation,简称:AF 或 A-fib),又称为心房微颤、房颤、心房细动(日本)、心房纤维性颤动、心房纤颤、房性纤颤等,是心律不齐的一种,特色是心脏快速而不规则的跳动。心房颤动一开始发生时持续的时间可能相当短暂,但发作时间有可能越来越长、甚至不会缓解。房颤患者大多没有症状,许多患者仅表现为轻微的症状或者有疲劳感或劳动能力下降,另一部分患者则感到心悸,从胸闷不安到即将致命。 房颤电传导 心房颤动心电图(上)和正常窦性心律(下)。紫色箭头表示P波,其在心房颤动中丧失。 5、房颤分类 其他比较常见的分类: 孤立性房颤:临床及超声心动图均提示无器质性心脏病。 沉默性房颤:患者无明显症状,因脑血栓或其他原因住院而发现房颤。 二、我之前身体一直很好的,怎么就会发房颤了呢? 房颤与几种形式的心血管疾病有关,但也可能发生在其他正常心脏。已知与AF发展相关的心血管因素包括高血压,冠状动脉疾病,二尖瓣狭窄(例如由于风湿性心脏病或二尖瓣脱垂),二尖瓣反流,左心房扩大,肥大性心肌病(HCM),心包炎,先天性心脏病,以及心脏手术。此外,肺部疾病(如肺炎,肺癌,肺栓塞和结节病)被认为在某些人身上发挥作用。睡眠呼吸障碍如阻塞性睡眠呼吸暂停(OSA)也与AF有关。肥胖是AF的一个危险因素。甲状腺机能亢进和亚临床甲状腺功能亢进症与AF发展相关联。咖啡因消费似乎与AF无关,但酒精消费过多(“ 狂饮 ”或“ 节假心脏综合症 ”)与房颤相关。同时,房颤的家族史可能会增加房颤的风险,其他可能增加房颤发生风险的生活方式包括:久坐、吸烟(包括二手烟)等。 总结:一个地方不好,整个人都不好了。 三、房颤好怕怕,做什么检查能筛查出我有没有房颤? 2016ESC房颤管理指南中关于房颤的筛查: ①≥65岁:查体与心电图检查时注意有无房颤; ②短暂性脑缺血(TIA)或卒中者:常规行 72 小时的Holter 筛查房颤; ③起搏器及ICD 者:如有房颤应启动房颤治疗; ④不明原因卒中者:应考虑长程非侵入性心电监测或植入式 Holter 捕捉房颤;⑤≥75 岁者或卒中高危者:行系统的心电检测。 四、为什么有的医生认为房颤不需要治疗?医生跟医生间怎么会有认识分歧? 房颤主要有两大严重并发症,一个是卒中,一个是心衰。 正常人是窦性心律,心脏是泵动,规则而有力。房颤患者心跳绝对不规则,简单讲就是一个字:乱!。因此,被搅乱的血液容易在心房内淤滞而形成血栓,恰巧,心脏有个“耳朵”—心耳,一个只有入口没有出口的盲端结构。正常情况下,此处的血液可被心脏泵出、泵入,而房颤发生时,由于心脏泵动功能丧失,故此处的血液容易淤滞,加之心耳内存在不规则的梳状肌,因此极容易形成血栓,血栓脱落后可随着血液至全身各处,导致脑栓塞(脑卒中)、心梗、肢体动脉栓塞(严重者甚至需要截肢)等并发症。 心衰,也就是心脏功能的衰竭。就像汽车有发动机一样,心脏就是人的发动机。如果心脏的收缩功能减弱,那就提示心脏功能出现了衰竭。一旦心脏的收缩功能减弱后,就会导致全身的脏器供血不足,比如说会导致肝脏、肾脏、脑血管等器官出现衰竭。心衰会给患者日常生活带来很大的影响,同时还会降低患者的存活率,缩短生存时间。而在房颤患者中,有1/3-1/2的病人会出现心衰,所以对房颤患者行积极有效的治疗是十分必要的,尤其对反复发作的房颤患者而言,更是如此。 总结:谁对听谁的。 五、房颤怎么治疗? 1、药物治疗 1)预防脑卒中的抗凝药 华法林 华法林可使脑卒中相对危险降低 67% ,死亡相对危险降低 25%。但是,华法林治疗窗口窄,受到食物、药物、疾病的影响大,需要监测INR 并频繁调整剂量。INR建议保持在 2 ~ 3。治疗期间 INR维持在2 ~ 3 的时间越长越好。对于风湿性左房室瓣疾病,心脏机械瓣膜的抗凝治疗目前仅有使用华法林安全的证据。 《2016年欧洲房颤管理指南》对新型口服抗凝药物(Ⅱa 因子抑制剂达比加群,Ⅹa 因子抑制剂如利伐沙班、依杜沙班)的推荐优先于华法林。但是,机械瓣膜或中 - 重度左房室瓣狭窄患者目前不推荐使用新型口服抗凝药物,仍建议使用华法林。无论心房颤动脑卒中的危险如何,不推荐单纯使用抗血小板药物(阿司匹林、氯吡格雷等)来预防心房颤动的血栓栓塞。既往有脑卒中病史的心房颤动患者,优选新型口服抗凝药物。 总结:华法林主观优点是价格亲民,主观不足之处在于需要经常抽血监测指标(刚开始要每周验血),且存在药物耐受问题。新型抗凝药主观优点是无需常规监测凝血功能,主观不足之处在于价格昂贵。 2)抗心律失常药(胺碘酮【可达龙】、盐酸索他洛尔片【伟特】、酒石酸美托洛尔【倍他乐克】等) 指南中提到,房颤患者应该将药物治疗作为长期治疗方案。 总结:非特殊情况,药不能停。 2、微创导管消融(消融手术方式见视频) 总结:1、微创,不开胸,不留疤;2、局麻,全程清醒、耐受度高;3、关于疼痛,个体差异大、会用镇痛药。 2016ESC房颤管理指南对于导管消融做出了最新的推荐适应证: ① 阵发性房颤发作时症状明显的患者,为消除症状和防止房颤的再发,结合患者自身意愿,比较风险和获益后,导管消融可作为首选治疗方法来替代药物治疗(Ⅱa,B)。 ②对于反复发作、症状明显,且药物治疗无效的阵发性 房颤患者推荐采用导管消融治疗(Ⅰ,A)。 ③对于房颤伴有心衰和LVEF值降低的患者(如:心动过速心肌病所致的心衰),推荐采用导管消融治疗(Ⅱa,C)。 ④对于症状明显的持续性或长程持久性房颤,如果药物治疗不能改善症状,结合患者的意愿,可以考虑行导管消融术(Ⅱa,C) 六、听说房颤手术成功率不高? 阵发房颤成功率为80-89%,持续房颤成功率为60%,且成功率与术者手术中肺静脉隔离是否彻底有密切的关系。此外,房颤消融术后复发也与诸多因素相关,包括血清相关标志物、左房大小、相关基因的多态性、自主神经功能等。 总结:对患者而言,手术后的结局只有两个,要么复发,要么正常。而成功率又受诸多因素影响,个体化差异大,因此,单纯纠结成功率问题于患者来说意义不大。手术只是治疗手段中的一种更为积极的选择,所谓车到山前必有路,那么山前究竟有几条路,哪条路会相对平坦广阔一点,医生会给出专业建议,至于应该选择哪条路,这几条路最终是殊途同归还是结局迥异,医生无法回答。
狄文成 副主任医师 深圳市第三人民医院 心血管内科2251人已读 - 一个医生看病经历
3年内,我看过4位医生,给了我4种不同的诊断 原创:湛庐文化今天 人的每只手由27块骨头、几十条韧带、肌肉和肌腱组成。 这些部分协同工作,使我们能穿针引线,拉大提琴,打出左勾拳,操作手提钻,爱抚情人…… 曾经有一位患者的右手又疼又肿,他平时用右手写字,用右手拿钥匙开门,日常生活中无数的事情也是用右手完成。 3年里,这位患者看过4位手外科医生,得到4种不同的诊断和治疗措施。 这名患者就是我——一名医生。 我的既往史 我的右手一直不好,因为常年使用笔记本电脑,手腕很早(10年前)就有肌腱炎。 之后的多年间,我又因为各种原因不断遭受手部的外伤。最严重的时候,每当我想多写几行字时,大拇指下方的手腕就会剧痛。 我去拍了X光片,结果显示手腕处有囊肿,但是引起囊肿的原因未知。 必须马上去看医生,不能再拖下去了。 A医生:浪费的一年 A医生今年40多岁,在波士顿医生圈里小有名气,他的等候室人满为患。 「拍个X光片吧。」他说。 我说我在已经拍过了,但他坚持让我在他的诊所里再拍一张。一个小时后,他回来了。X光片和之前的一样。 A医生说很多人的骨头里有囊肿,但没有症状。A医生建议我戴一个月的夹板,看看效果如何。 四周后,我回到他的诊室,又等了两个小时。我认真地使用夹板,但摘掉它洗澡时,手腕还是疼。A医生简单检查了我的手,让我在接下来的几周里不戴夹板,感觉一下右手腕怎么样,几分钟就结束了这次看病。 我逐渐开始用右手做事。拿比较轻的东西,比如一杯咖啡,就会觉得疼。症状没有任何缓解。 我给A医生的办公室打电话,他的秘书让我第二天过去。A医生看着我又热又肿的手,摇摇头。 「做个磁共振扫描吧。」 我问他认为是什么毛病。 「我真的不知道。」 接下来那周,A医生和我一起查看了磁共振的结果。A医生依然无法做出诊断,建议我再把夹板戴上。夹板带给我暂时的缓解,但并不解决根本问题。 在接下来的几个月里,手部轻微的活动也会造成红肿、疼痛。我一年的时间里找A医生至少看过四次病。每次复诊我都坚持要求A医生给我答案,他只是耸耸肩。 一年后,他说:「我认为你的滑膜反应过度。」 A医生解释说,滑膜是手腕和手周围关节的内衬,如果过度敏感会无法承受哪怕微小的压力。过度反应的表现就是发炎。 他建议我做个小手术彻底剥离滑膜。我问他滑膜对关节的正常功能是否至关重要,手术后是否会留疤。A医生承认滑膜很重要,但终会长出新的内衬,当然会留下瘢痕。 我不是骨骼和关节方面的专家,但我上过医学院,而且从没听说过「滑膜反应过度」这种说法。 A医生已经黔驴技穷了。但是他没有诚实地说「我真的不知道」,而是编造出一个答案,还提出了一个可能造成伤害的手术: 是时候找其他医生了。 B医生:逐渐明确诊断,但不够好 我马上去邻州看了B医生。 他是一个果断干脆的人,做事专注而审慎。 他仔细地给我做了检查,赞同「滑膜反应过度」不是真正的临床疾病。他说他决心要找出问题所在并解决它。 B医生仔细研究了X光片和磁共振上的每一处有趣的阴影和形状。他发现除了舟状骨和月骨中囊肿之外,小拇指侧手腕的另一块骨头里也有一个小囊肿。 他说我需要做三个手术:第一个手术要固定裂纹;第二个手术抽干三个囊肿中的液体,填充上从髋部取出的骨移植物;第三个手术重新定位错位的肌腱。 我问B医生三个手术的恢复期要多长,他说:「18~24个月」。 医生每天面对的各种影像资料 图片来源:站酷海洛 C医生:权威但并不专业 为了就诊C医生,我不得不动用关系,因为他是美国著名的手外科医生之一。 「X光片在哪儿?」他问。住院医生把X光片递给他,没说一句话。C医生快速走出房间,住院医生跟在他身后,他速度快得好像穿着轮滑鞋。 不超过5分钟,C医生回来了。「我们需要做关节镜检查。」他说,这意味着要把一个像柔韧的望远镜一样的设备插入我的手腕,目的是看实际的骨骼和韧带。 「我会让住院医生来安排。」C医生转身离开了。 「我知道您很忙……」我试探着说。 「忙?你凭什么认为我很忙?」C医生回击道。 「嗯,您能否告诉我,您认为可能是什么病,用关节镜能查出什么?」 「做关节镜的时候我才会知道出了什么问题。」他说,然后离开了房间。 住院医生坐下来,拿出一张纸,要我在上面签字同意做关节镜。帕姆(我的妻子,也是一名医生)一直没有说话,和我用眼神交流着。在我看那张纸时,她开始向住院医生提问,礼貌但尖锐。 她想知道这项检查需要多长时间,每种并发症的可能性,不只是列出可能的并发症,需要多长时间恢复。帕姆告诉过她的患者,任何医学干预都不是完全无害或无风险的。住院医生回答时声音紧绷,他不习惯在C医生的地盘上成为主要的说话人。 检查大约需要20分钟,不包括麻醉等准备工作,需要麻醉手臂的神经。主要并发症有疼痛和肿胀,很少发生感染。彻底恢复大约需要2~3周。 我没有签字。我觉得很茫然,托了几个人才找到C医生看病,他像一阵风一样掠过,没有停下来分享一点他广受赞誉的才华。 「我真的很想听一听C医生的想法」,我对住院医生说,「我不知道他是否知道我们也是医生。」 20分钟后,C医生回来了。 「很高兴认识你。」虽然不是非常从容,但不像之前那么匆忙了。 C医生开始列举我在波士顿、洛杉矶学习和从医期间可能认识的人的名字。不出所料,我们果然有几个共同的熟人。 帕姆问C医生,他认为我的手腕主要是什么病。 「软骨钙质沉着病。」C医生答道。 「如果认为某人患有软骨钙质沉着病,不需要做关节镜检查,服用像吲哚美辛这样的强效消炎药就可以了。」 C医生虽然没像A医生那样编造出「滑膜反应过度」,但他的诊断也相当别出心裁。 我没有迷信权威,我决定什么都不做。 D医生:动脑子且坦诚 将近一年过去了,我没怎么用我的右手。 我不写字,而是用口述记录机,我完全放弃了电脑。偶尔稍微用一用也会引起发作,比如写了三四张支票后多游泳了几圈,我的手会变得又红又肿,非常疼痛。 这时候,一位年轻的手部外科医生来到波士顿,我称他为D医生。在资深医护人员的口中,他是一个炙手可热的高手。我有些好奇,预约了他。 D医生热情、和蔼,专心地听我讲述一连串的受伤事件和偶尔发作的炎症。 让我吃惊的是,他不仅检查了我的右手,还检查了我的左手。然后他说需要给两只手都拍张X光片,而且不只是静态手的X光片,还要拍我弯曲手指,好像在紧紧抓着什么东西时的片子。 这是头一次有医生关注我的左手腕,想拍手在被使用时的骨骼X光片。 「跟我猜测的一样。」D医生说,语气里没有一丝傲慢。他把X光片放到灯箱上,给我看右手处于抓握姿势时舟状骨和月骨之间的空隙变大了,而左手没有发生这样的改变。 「我认为舟状骨和月骨之间的韧带发生了部分撕裂,或者至少是功能不良。」右手稍微用力就会疼痛的原因,正是松弛或撕裂的韧带导致骨骼之间的摩擦。 当囊肿里的液体承受压力时,液体会通过这些运河被挤压到关节里。这导致了发炎。 D医生的解释在我听来是合理的。 但磁共振没有显示韧带有问题,也没显示有从囊肿发出的通道。D医生回答说,尽管磁共振没有显示,但他打赌韧带不正常,且囊肿和关节之间有连接。 他继续说,现在的医生太依赖这类复杂的成像技术了,所以如果它们和临床情况不一致,有时你必须忽视他们的发现。 如果不修复韧带,只是用骨移植物填充囊肿,长期效果可能不会很好,因为松弛的关节会继续产生摩擦,导致疼痛。 D医生建议从我的髋部取骨移植物填充到囊肿里,并修复韧带。至于磁共振成像显示的其他异常,也就是B医生想纠正的问题:连着小拇指的肌腱和其他骨头里的小囊肿,D医生认为不应该对它们动手术。 他说对于50多岁的人来说,敲击电脑太用力、经常运动、在电梯里笨手笨脚,会造成手部的这些劳损并在磁共振中呈现出来,但是修复它们所造成的伤害可能大于益处。 D医生看起来很冷静,能独立地思考,当技术和患者的病史、体检结果相冲突时,他不会盲信技术。 他是对的吗?我决定姑且认为他是对的。于是问他做过几次他建议的手术。他停顿了一下说:「一次。」然后他详细解释了一下,说他在其他医生监督下做过几次,只独立做过一次。他刚开始执业。 我参考了D医生的建议,进行了手术。 手术很成功。经过5个月的康复,我的手腕健康程度恢复了80%,不是100%。 对于这样的康复结果,我是认可及满意的。 讨论总结 最后的结果挺好,是因为我是医生吗? 我本身是医生,我娶了个医生,这显然给我带来很大优势。但并非做为医生就知道如何选择好医生。我想从我个人经验谈谈对两位医生的评价。 B医生很好心,但不够稳健。有时少就是多,多可能是太多。强烈地想要纠正所有的异常,哪怕这些异常并不特别令人困扰,会在行医中造成不理性的理想化。 患者可以通过提出问题来帮助医生。当患者这样问时,有些医生会不耐烦,有些甚至会发怒,因为他们回答不出来所有的问题。有些医生会耐心地解答简单、直接、合理的问题。这类回答反映了医生对你的病到底了解多少,有多少还不清楚。 花了3年时间,我才彻底治好了我的手。而绝大多数的患者,可能不会了解这些事。 D医生是一位英雄。他不仅有独立的思考,找出了我不寻常毛病的根源,而且质疑了当今的「高科技之神」磁共振扫描。 同时他在自己的履历上很诚实。他本可以不直接回答我的问题,而可以说「以前我成功地做过这种手术」这样的话来搪塞我。 假以时日,他会越来越优秀。
狄文成 副主任医师 深圳市第三人民医院 心血管内科1777人已读 - 特发性室颤
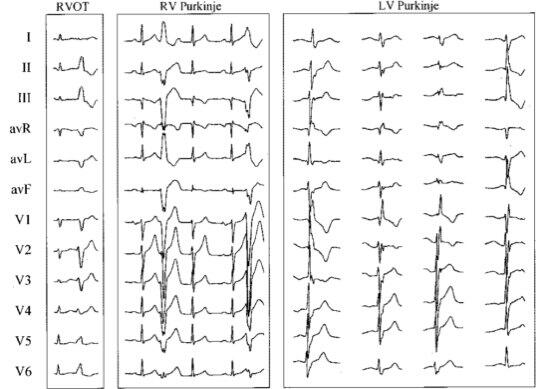
特发性室颤的历史 事实上,IVF的由来已久。早在1929年,来自于斯坦福大学的Dock W教授1报道了首例高度怀疑IVF的患者,该患者为36岁男性,反复晕厥病史就诊,伴自发终止的室颤发作,当时临床排除了所有可排除的心脏疾病,患者无任何心脏结构异常证据,而应用奎尼丁后明显抑制室颤的发作。但当时尚未引起医学界重视。自此,类似报道间断涌现,而“特发性室颤”也成为排除性诊断为大家认识。1990年,Viskin S2首次总结IVF的规律及特点,包括发病年龄、心律失常特点、临床表现及鉴别诊断等。但由于心脏疾病的认识不足,当时的鉴别诊断并不全面。之后临床上又逐渐发现Brugada综合征3、儿茶酚胺敏感性室速4、短QT综合征5等可诱发室颤发作的基础疾病,从而逐渐完善了IVF的概念。 二、特发性室颤的定义 心脏性猝死(sudden cardiac death, SCD)的原因众多,而大多数与心脏本身结构或心电活动异常相关,从而出现持续性室速/室颤、无脉电活动、心脏无收缩等,最终可导致死亡,其中以冠心病患者最为常见。但是,约有5%心脏性猝死患者无法找到其潜在的病因6。据此,IVF最初被描述为,未发现任何心脏结构异常以解释恶性心律失常事件的发生,或者仅仅存在某些电生理异常诱发恶性心律失常发生的疾病。但是,这一描述并不能排除孤立性房颤等疾病,也不能排除一过性自主神经紊乱等继发因素。此外,亦有专家提出“未发现异常心脏结构的心律失常性死亡”这一概念,但此定义仍不能排除除室颤外的其他心律失常。 同时,除心脏结构异常外,目前发现某些遗传性心律失常疾病亦可能伴发室颤的发作,例如早复极综合征(early repolarization syndrome, ERS)、儿茶酚胺敏感性室速(Catecholaminergic polymorphic ventricular tachycardia, CPVT)。根据2014HRS/EHRA/APHRS遗传性心律失常的最新专家共识7,将特发性室颤(idiopathic ventricular fibrillation, IVF)的诊断标准定义为:心脏骤停的生还者,最好有室颤记录,并经临床评估除外心源性、呼吸源性、代谢性及中毒等因素引起的猝死。 据报道8,在加拿大共8个成人医疗中心和1个儿童医疗中心中,04年到08年间无心脏结构异常的心脏性猝死患者约有44%无法查明病因,最终诊断为IVF者占8%,以中青年男性更为多见。2012 年Nam G-B9 总结了韩国首尔牙山医院植入ICD的心脏性猝死患者病因,发现32%患者无结构性心脏病的证据。长QT综合征占3.2%、Brugada综合征占9.4%、早复极综合征占5.2%,IVF占14.5%。根据最新统计10,在2010-2014年间的共3407位瑞士院外心脏骤停者中,约1.2%最终可诊断为IVF,其中植入ICD治疗的患者中约10.8%为IVF。而临床上存在的某些遗传性心律失常类型,有时与IVF难以鉴别。 三、特发性室颤与室性早搏 短联律间期的室性早搏是诱发IVF的重要原因。Viskin11发现室性早搏中,诱发室颤的室早联律间期最短,为300±40ms,而诱发恶性右室流出道室速的联律间期为340±30ms,良性右室流出道室速为427±76ms。Ha?ssaguerre12曾入组27位IVF的患者,结果发现, 23位患者的室颤事件由室性早搏(premature ventricular beats, PVBs)诱发,入组的所有室性早搏者的联律间期均较短,其中10位患者的室性早搏起源于左室间隔的浦肯野纤维系统,9位起源于右室前壁,另外4位同时起源于上述两处浦肯野纤维。这种室性早搏图形常伴随左束支传导阻滞图形(图1)。 近年来关于IVF与室性早搏的个案报道层出不穷13-15。临床中发现这种短联律间期的单形性室早往往能够诱发IVF。此种室早以右心室处的隔缘肉柱起源多见,研究13,16,17显示,约2.5%的IVF患者中可见隔缘肉柱起源的室性早搏。其心电图表现常具备左束支传导阻滞、电轴左偏以及逆钟向转位等特点。 图1 诱发特发性室颤的室性早搏图形(来自Haissaguerre M et al. circulation, 2002) 室性早搏诱发室颤的机制与浦肯野纤维相关。浦肯野纤维是心肌组织的一部分,属于与心室肌细胞隔离的特殊纤维细胞。浦肯野纤维相对心室肌细胞更容易出现早期后除极(early after depolarization,EAD)18,促进钙离子内流,细胞膜除极化以及动作电位延长。紧随前一次窦性搏动出现的室性早搏刚好落在心室肌兴奋的易损期中,形成浦肯野纤维的异常折返环,从而诱发IVF。同时,起源于隔缘肉柱的室性早搏可能与周围的心肌自主神经系统相互作用,导致不应期离散,亦可诱发IVF16。有文献19发现,房性早搏也可以通过缩短心房与浦肯野细胞的时间间隔,促进心房肌细胞兴奋提前达到浦肯野纤维,最终诱发IVF。 总结诱发IVF的室性早搏特点,主要包括以下表现:1、起源于不同位置的室性早搏往往具备不同的心电图特点20:起源于左室浦肯野纤维时,由于左室浦肯野纤维分布广泛且电活动交错复杂,往往以正常心电图多见;当起源于右室浦肯野纤维时,室早的心电图多表现为左束支阻滞伴电轴左偏图形;而起源于右室流出道的室早,则多表现为左束支阻滞伴电轴右偏;2、诱发IVF的室性早搏往往具有较短的联律间期15:联律间期以300-330ms常见;3、可伴有“R on T”现象12,即R波刚好落在随后的T波的尖峰位置。 四、临床表现 IVF多于中青年起病,起病年龄分布在20-65岁,以35-45岁最为常见,且男性患者约占2/321;IVF患者往往以晕厥或心脏骤停为首发症状,与Brugada综合征、CPVT等不同,IVF的发作往往与情绪、运动无关,且多在白天发作,夜间睡眠时发作少见,可用于临床鉴别。 IVF的心电图具备一些特异性表现。1)QT间期正常或相对缩短:Viskin22曾纳入28名IVF患者的心电图,与年龄及性别相匹配的270名正常人群对照发现,IVF男性患者的QTc间期明显短于正常男性,而女性间的QTC间期无明显差异(男性:371±22ms vs.385±19ms;女性:411±29ms vs.401±24ms);2)IVF患者往往伴有短联律间期的室性早搏(具体描述见第3部分);3)可见R on T现象,该现象多与诱发室颤的室性早搏相关23。 五、特发性室颤的遗传学基础 尽管早期定义IVF并无明确病因,但近年来,在IVF患者中亦发现某些突变基因,用于解释IVF的发生。据报道,约20%的IVF患者有心脏性猝死或IVF家族史24,这提示遗传因素在IVF中扮演重要角色。2009年Alders M24发现,在某IVF家系中,检测到7q36染色体上DPP6基因突变。而DPP6基因(二肽基肽酶-6)编码心肌细胞瞬时外向钾通道的调控单位,是目前家族性IVF最常见的致病基因。DDP6基因突变者的mRNA转录水平是正常人的20倍,其过度表达会增强心肌细胞Ito电流,影响心肌复极,易诱发室颤。Ten Sande JN25近期收集了26个家族性IVF家系的6代成员(共601位入选者),发现47.6%成员检测到DPP6基因存在突变,而这部分人群的生存期明显低于无基因突变者。 2013年Postema PG 26发现SEMA3A基因的过度表达(SEMA3AI334V)同样会导致心肌细胞的自主神经功能紊乱,可诱发室颤。 2015年病例27报道,在浦肯野纤维引起的室性早搏所诱发的IVF中,可存在SCN5A-H588R基因突变,该基因主要编码钠通道ɑ亚单位。该基因的检测可能用于恶性室早和良性室早的鉴别。但关于室性早搏与IVF相关的基因,目前基础研究尚少。 六、特发性室颤的鉴别诊断 关于IVF与常见心律失常间的鉴别诊断,见图3。并具体描述如下。 6.1 特发性室颤与早复极综合征 早复极综合征(early repolarization syndrome,ERS)定义为:不能解释的室颤或多形性室速的生还患者,标准12导联心电图中有≥2个连续下壁或侧壁导联J点抬高≥1mm7。早复极模式(early repolarization pattern)定义为标准12导联心电图中有≥2个连续下壁或侧壁导联J点抬高≥1mm7。 伴室颤高风险的早复极波具备某些特征性表现。1)多见于男性28;2)早复极波的振幅明显增高,高于已明确病因的心脏停搏患者(0.360±0.181mV vs.0.192±0.064mV)29;3)早复极波的导联分布更为广泛(4.3±1.3个导联 vs. 2.8±0.8个导联;P=0.01);以下侧壁早复极波多见,约31%的室颤患者中伴有下侧壁早复极波(正常人群中约5%)30;4)常继发水平型或下移型ST段改变;5)可伴有低振幅T波(T波在I、II、V4-V6导联为倒置、双向或者振幅≤0.1mV/ ≤R波振幅的10%)31。6)早复极波可发生于长R-R间歇之后,这种暂停依赖性的早复极波(见图2)可预示室颤的发生,其特异性甚至高达100%32。 图2室颤患者中暂停依赖的J波明显抬高(来自Aizawa Y,J Am Coll Cardiol,2012) 临床上关于早复极综合征的基因报道较多。其中包括编码ATP敏感的钾通道相关的KCNJ8突变33,34、L型钙通道的基因变异35如CACNA1C、CACNB2B以及CACNA2D1。功能缺失的SCN5A变异36,37同样与早复极伴IVF相关。也就是说,心肌细胞的钠离子通道、钙离子通道及钾离子通道均有可能参与到早复极相关的IVF的发生发展过程。相关基因突变见表1。因此,心电图上存在早复极波以及基因检测有利于二者的鉴别。 但是,目前就早复极综合征与IVF的关系,存在诸多争议。有学者认为,IVF患者发作前后,往往存在J点的动态变化,提示IVF是J波综合征的一种表现。Derval N 等38观察16例院内发生室颤的IVF患者,发现室颤发作前,下壁导联J波振幅从2.6±1mm增加到4.1±2mm,伴随R-R间期明显缩短。Aizawa Y 32在随访91例IVF患者期间,14例IVF患者发生室颤电风暴,而室颤发作前J波振幅从0.335±0.172mm增加至0.493±0.198mm,J波振幅在室颤发作前达到最高(P=0.004)。同时,2011年Derval N 29提出早复极波在IVF患者中分布导联更多(4.3±1.3导联 vs.2.8±0.8导联)。Siebermair J 39近期发表在Europace上的文章指出,早复极波是IVF的重要预测因子,伴有早复极波的IVF患者ICD治疗效果更好。但是,2013年由HRS/EHRA/APHRS40共同制定颁布的遗传学心律失常专家共识第一次将早复极综合征与IVF并列为两种独立的遗传性心电疾病,因此,将之前伴有早复极波的IVF人群归为早复极综合征可能更为妥当。 6.2 特发性室颤与Brugada综合征 Brugada综合征常可诱发持续性室速或室颤的发作41。临床上可出现晕厥甚至心脏性猝死,有时难以与IVF鉴别。首先,由于Brugada综合征诱发室颤与迷走神经张力高有关,因此多发于夜间或静息时42。其次,Brugada综合征的特征性心电图表现为右胸导联V1、V2(常规位置、上一肋或上二肋间隙)中,≥1个导联出现ST段下斜型抬高≥2mm,包括自发出现、静脉使用I类抗心律失常药物激发试验后出现的1型Brugada波7。或者,右胸导联V1、V2(常规位置、上一肋或上二肋间隙)中,≥1个导联出现2、3型Brugada波,静脉使用I类抗心律失常药物激发试验后演变成1型Brugada波。因而I类抗心律失常药物激发试验有助于两者的鉴别。 6.3 特发性室颤与CPVT 临床上诸多CPVT曾被误诊为IVF43。近期有文献44报道,RYR2基因位点突变除引起CPVT外,还可能导致伴短联律周期的特发性多形性室速(Short-coupled polymorphic ventricular tachycardia)的发作。因而,临床上如何鉴别二者尤为重要。事实上,CPVT发作特点7是以运动或儿茶酚胺诱发的双向性室速或多形性室性早搏/室速为特点,发病年龄多<40岁。值得注意的是,少部分CPVT患者也可能运动或药物激发试验阴性,仅仅表现为运动后的长QT间期,但该家系可检测到M4109R- RyR2基因位点突变45。而在这部分群体中,CPVT确实易被误诊为IVF。 6.4 特发性室颤与LQTS 长QT综合征(Long QT syndrome,LQTS)常继发尖端扭转型室速(Torsade de pointes),而尖端扭转型室速可恶化为室颤,导致猝死的发生。现已发现13种先天性LQTS基因型,其中LQT1(KCNQ1)、LQT2(KCNH2)、LQT3(SCN5A)为主导,占到遗传学上确诊的所有长QT综合征患者的比例超过92%。LQT1心律失常事件常发生于运动或情绪激动时,LQT2常发生于休息或突如其来的噪音时,LQT3常发生于休息或睡眠时。目前以多次12导联心电图提示校正后的QT间期即QTc≥500ms,排除其他原因导致的QT间期延长为主要诊断标准7。但需要注意的是,约12%的LQTS患者QT间期在正常范围内,以LQT1患者最为常见46。针对这部分患者,肾上腺素激发试验有助于鉴别。 6.5 特发性室颤与SQTS 短QT综合征(Short QT syndrome,SQTS)是一种少见的离子通道疾病。目前统一将QTc诊断的下限值定于≤330ms7。SQTS与室颤的发作密切相关。体表心电图或者24小时动态心电图有益于临床的鉴别。但研究22发现,IVF患者中,也可表现为QTc缩短,尤其当心率偏慢而QT间期并不相应延长时,两者往往难以鉴别。 6.6 特发性室颤与短联律间期的右室流出道室速 短联律间期的右室流出道室速(Right ventricular outflow tract-ventricular tachycardia,RVOT-VT)常表现为起源于右室流出道,短联律间期的室性早搏诱发的室速,并无明确心脏结构异常。RVOT-VT在临床上多不导致血流动力学紊乱,因此被认为是一种良性疾病。少量证据表明RVOT-VT亦可引起持续性室颤或多形性室速21。但是,两种疾病间有各自的特点21。1)IVF中无单形性RVOT-VT的心电图表现,而恶性RVOT-VT患者中可见;2)程序性心室刺激不能诱发RVOT-VT患者的室颤发作,但往往诱发IVF患者的复发;3)IVF患者的短联律间期室早,其联律间期相对较短并且固定,在RVOT-VT患者中,其联律间期较长,且变化范围大。 七、特发性室颤的治疗及预后 IVF的预后较差。据Ozaydin M等的一项meta分析,共纳入2014年及以前的IVF研究23项(共纳入639名患者,包括449名男性及190名女性),行荟萃分析47示,IVF5年内的全因死亡率可达3.1%(17名患者),其中80%归因于心脏性猝死。若无任何治疗,IVF在5年内的复发率约31%(167名患者)。对于IVF患者,由于病因并不十分明确,所以治疗大多是经验性的。 7.1 ICD治疗 约80%的IVF患者最终选择植入性心脏除颤器(Implantable cardioverter defibrillation, ICD)治疗47。而ICD治疗在二级预防治疗的支持证据更多。 Ten Sande JN 25共入选601名IVF先证者及其家族成员,其中286名入选者的DPP6基因存在突变,在无症状的DPP6基因突变人群(72名)中,5年随访过程中仅有1名患者接受有效的ICD治疗(抑制电风暴发作),而7%患者发生ICD相关并发症(5%为ICD诱发的电风暴)。目前关于ICD的一级预防研究尚少, ICD治疗是否应用于DPP6基因突变者的一级预防仍存在争议。 在二级预防方面,根据最新专家共识及2015ESC指南7,48,推荐确诊IVF患者及IVF生还者植入ICD治疗(Ia类、Ib类)。同样,该荟萃分析47显示,在接受ICD治疗组中,其5年内死亡率为1%,明显低于3.1%的全组总死亡率,提示ICD治疗对IVF患者存在保护效应。Siebermair J 39从1982-2012年间共入选35名IVF患者,统计显示,IVF患者再发室性心律失常的风险较大,其中43%IVF患者接受了有效的ICD治疗(抑制电风暴以及/或心动过速),其中ICD治疗组中约67%接受至少2次ICD治疗,而14%患者因电风暴接受至少3次ICD治疗。另外,ICD治疗同样存在潜在的风险47。约40%IVF患者植入ICD后5年内发生不良事件,以ICD相关电风暴最为多见(93%)。但该部分IVF人群未将早复极综合征患者排除在外,可能过高估计了ICD不良事件的发生率。 近年来,皮下植入ICD(Subcutaneous ICD,S-ICD)治疗受到学术界的关注49。S-ICD可感知、检测并治疗室速/室颤,同时不触及心脏及脉管系统。Kautzner J49从美国、新西兰及英国共纳入符合ICD植入指征的321位患者发现,314位患者S-ICD治疗有效,S-ICD可检测到超过90%的室颤发作,所有室颤发作均成功转复。而不良事件方面,6个月内发生S-ICD并发症的比例仅1%,约13.1%的患者存在不恰当放电现象。 7.2 药物治疗 目前指南48中可用于室颤的药物为胺碘酮及奎尼丁。胺碘酮的推荐剂量为200-400mg/天,奎尼丁的推荐剂量为600-1600mg/天。IVF中以奎尼丁的研究证据更为充足。对于确诊为IVF的患者并已植入ICD,或者拒绝植入、存在植入禁忌的患者,可考虑电生理程序刺激(Electrophysiologic study, EPS)指导下或经验性使用奎尼丁抗心律失常治疗(IIb类)7。研究50表明,奎尼丁对控制IVF复发的长期效果很好。在8位EPS可诱发室颤的患者中,应用奎尼丁随访≥5年,EPS未再诱发室颤的发作。近期Belhassen B 51研究亦得出类似结论,奎尼丁可有效抑制90%持续性室颤患者的复发;但是,约38%患者发生奎尼丁相关的副作用,以腹泻最常见,其余包括血小板减少症、发热、过敏、食管炎、窦房结功能紊乱、肝炎、乏力等。但有趣的是,奎尼丁相关并发症的发生率明显低于ICD治疗(约55%)。 除奎尼丁外,有报道52表明,异丙肾上腺素可用于IVF的急性期治疗。某患者为32岁孕妇,反复发生多形性室早诱发的IVF发作,在电除颤、利多卡因、胺碘酮及美托洛尔均无效后,应用异丙肾上腺素成功抑制了室颤的复发。提示副交感神经可能参与室颤发作,在传统抗心律失常药物无法抑制心脏电风暴时,提高交感神经张力使心率加快或超速起搏可能有效。类似地,Aizawa Y 53证明在IVF患者中,应用异丙肾上腺素可明显抑制电风暴的发作。 另外,临床上有诸多研究比较了ICD治疗与抗心律失常药物的疗效,结果表明,ICD治疗在降低室性心律失常的全因死亡率方面效果更显著54-59。CIDS研究显示57,对于室颤及血流动力学不稳定的室速,5年随访过程中ICD治疗的全因死亡率较胺碘酮减少20%左右,而恶性心律失常相关死亡率减少30%左右。CASH研究显示59,对于心脏性猝死生还者,ICD术后至少随访2年,其全因死亡率下降39.3%,较胺碘酮或美托洛尔治疗均减少23%。 7.3 导管消融术 因室性早搏诱发的反复心室颤动而植入ICD的患者,或者室性早搏导致电风暴的患者,推荐有经验的术者进行导管消融治疗(Ib类)60。确诊为特发性室速的患者,存在多形性室速,已植入ICD或拒绝植入、存在植入禁忌的患者,可考虑进行浦肯野电位消融(IIb类)7。近期Lipton J 61病例报道,某IVF患者反复发生晕厥,心电图示多形性室早、室性心动过速甚至室颤,在应用异丙肾上腺素、联合奎尼丁及阿替洛尔、甚至ICD治疗后仍无改善的情况下,于左室间隔起搏点行导管消融术,术后随访9月未再发任何心律失常。多项研究14,15,62表明,射频消融术对起源于右室隔缘肉柱、右室乳头肌、右室流出道以及左室流出道、左室乳头肌的室性早搏所诱发的IVF,均有较好的疗效。导管消融术可抑制室性早搏起搏点,消融术后局部浦肯野纤维的电位明显消失,同时QRS起始部电活动轻度延迟,从而有效预防室颤再发。一项多中心研究63共纳入38名IVF患者,研究显示,诱发IVF的室性早搏起源点可位于左后分支、左前分支、右室及右室流出道浦肯野纤维。术后随访63个月,7名患者在平均随访4月时复发室颤,其中5例行再次手术后无复发。然而CASPER注册研究8显示,导管消融术后随访5年,其室颤复发率可达18%,电风暴复发率为8%,且术后有发生一过性左束支传导阻滞、室内传导紊乱的风险。并且该研究提示,术前存在束支传导阻滞者往往预示导管消融术预后不佳(再发室颤风险明显增高)。 八、结语 IVF是一种特殊的、少见的、严重危及生命的心律失常类型。由于其鉴别诊断困难、预后差,近年来正越来越引起临床医师的重视。ICD治疗已成为目前预防IVF相关猝死的最有效方法,而长期奎尼丁及导管消融术亦是重要辅助治疗手段。目前关于IVF的发病因素研究尚不明确,辅助检查及治疗手段有限。今后仍需进行大量的实验室研究及多中心、大样本随机对照临床试验,对IVF的病因、诊断及治疗方法进行更深入的探索。 参考文献 1. Dock W. Transitory ventricular fibrillation as a cause of syncope and its prevention by quinidine sulphate: With case report and discussion of diagnostic criteria for ventricular fibrillation. American Heart Journal. 1929;4(6):709-714. 2. Viskin S, Belhassen B. Idiopathic ventricular fibrillation. American heart journal. 1990;120(3):661-671. 3. Brugada P, Brugada J. Right bundle branch block, persistent ST segment elevation and sudden cardiac death: a distinct clinical and electrocardiographic syndrome: a multicenter report. Journal of the American College of Cardiology. 1992;20(6):1391-1396. 4. Leenhardt A, Lucet V, Denjoy I, Grau F, Do Ngoc D, Coumel P. Catecholaminergic polymorphic ventricular tachycardia in children A 7-year follow-up of 21 patients. Circulation. 1995;91(5):1512-1519. 5. Gussak I, Brugada P, Brugada J, et al. Idiopathic short QT interval: a new clinical syndrome? cardiology. 2001;94(2):99-102. 6. Survivors of out-of-hospital cardiac arrest with apparently normal heart. Need for definition and standardized clinical evaluation. Consensus Statement of the Joint Steering Co
 狄文成 副主任医师 深圳市第三人民医院 心血管内科3354人已读
狄文成 副主任医师 深圳市第三人民医院 心血管内科3354人已读
问诊记录 查看全部
- 心悸1天 70岁女性老年基础病患者新冠病毒抗原阳性,12月25日开始咳... 胸闷,心悸,心率过速(静息>120)。总交流次数3已给处置建议
- 问诊 测量血压多数正常范围之内,做过心电图未见报告单 第一次测... 打扰您了,请问安静情况下每分钟的心率超过90次以上就是静息性的心动过速吗总交流次数10已给处置建议
- 患者:女 22岁 心脏位置疼 有时针扎样疼有时说不上来的疼 最后交流时间 2021.05.17心脏位置疼 有时针扎样疼有时说不上来的疼 诱因不明 一阵一阵的疼 有时候像针扎的有时候钝总交流次数2已给处置建议
总访问量 499,085次
在线服务患者 716位
科普文章 10篇







