科室介绍 查看全部
科室医生 查看全部
-
胸外科

蔡开灿
主任医师 教授
科主任
胸外科
王昊飞
主任医师 讲师
3.9
胸外科
吴旭
主任医师 副教授
3.7
胸外科
饶旭光
主任医师 教授
3.7
胸外科
黄志勇
主任医师 副教授
3.7
胸外科
杨锡耀
主任医师 教授
3.6
胸外科
蔡瑞君
主任医师 副教授
3.6
胸外科
吴华
副主任医师 讲师
3.6
胸外科
鞠群
副主任医师 副教授
3.5
胸外科
熊刚
副主任医师
3.5
-
胸外科

刘昭国
副主任医师
3.5
胸外科
刁定伟
主治医师
3.5
胸外科
史晓舜
主治医师
3.5
胸外科
张子良
主治医师
3.4
胸外科
任鹏飞
主治医师
3.4
胸外科
卢笛
主治医师
3.4
胸外科
李少彬
主治医师
3.4
胸外科
麦世杰
医师
3.4
胸外科
刘曦光
医师
3.4
胸外科
董晓颖
医师
3.4
-
胸外科

翟坚学
医师
3.4
胸外科
冯思阳
医师
3.4
科普·直播义诊专区 查看全部
- 精选 单孔胸腔镜亦可完成袖状切除术
肺癌的类型中,有一种特殊类型,不是因为病理类型特殊,是因为其发生部位而特殊:肺上叶开口附近肿瘤(见图1虚框区域)。之所以特殊,是因为这类肿瘤的手术方式和常规肺癌的手术方式有很大不同。常规肺癌根治术的肺上叶切除,只需离断其动脉、静脉及支气管即可。而上叶支气管开口附近的肺癌,为了保证手术的根治性,离断动脉及静脉后,尚需切除部分主支气管及中间支气管(见图2),我们又称其为“袖状切除术”,上叶取出后,再将远端支气管与主支气管或隆突进行重建吻合(见图3),手术难度远高于常规肺叶切除术。单孔胸腔镜下进行袖状切除肺癌根治术难度更大(见图4),需要外科医生更娴熟的技术、更默契的团队合作和更充分的耐心。只有在手术团队和麻醉团队的默契配合下,单孔胸腔镜下涉及气管重建的手术才能顺利完成。流畅的手术往往预示着良好的预后,重建后保留的中下肺叶将会给患者带来更好的远期生存质量(见图5)。
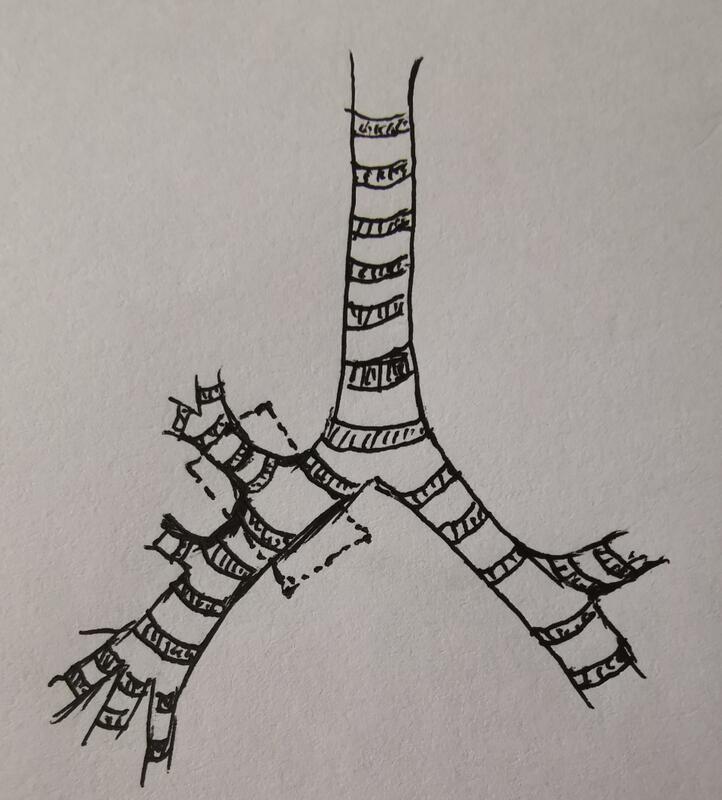 王昊飞 主任医师 南方医科大学南方医院 胸外科1097人已读
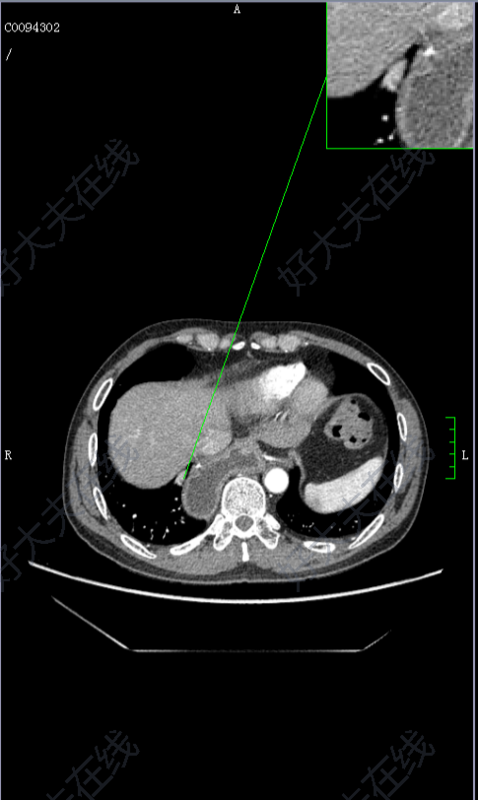
王昊飞 主任医师 南方医科大学南方医院 胸外科1097人已读 - 精选 食管癌术后肺实性结节
治疗前 食管癌术后右下肺实性结节:转移瘤?良性结节? 黄先生,48岁,6年前因食管癌找我就诊,行微创胸腹腔镜联合三切口食管癌根治术,术后恢复良好,定期复查随访,相识多年,也成了好朋友。 疫情期间,食管癌术后已过5年的龙先生再次返院复查,胸部CT检查右下肺出现实性结节,考虑转移可能。 治疗中 经过反复的推敲分析,觉得还是良性结节可能性大,进一步PET-CT检测也考虑炎性结节,与黄先生充分沟通后,先予消炎。 治疗后 治疗后30天 二月后复查,结节明显缩小,前二天再次返院复查,右下结节进一步吸收经过耐心和细致的观察,黄先生的肺结节终于避免了手术,作为主诊医生和朋友的我也倍感欣慰!
 饶旭光 主任医师 南方医科大学南方医院 胸外科528人已读
饶旭光 主任医师 南方医科大学南方医院 胸外科528人已读 - 精选 世界首例:带蒂斜方肌肌瓣修复复杂难愈性气管食管瘘
由南方医院惠侨医疗中心吴旭教授团队完成摘自:《薄冰舞刀:一个胸外科医生的理念和实践》/吴旭著广东高等教育出版社,2018.7 ISBN978-7-5361-6215-02017年4月,医院惠侨医疗中心,一位年前的病人拔除了安置了287天的鼻肠营养管,大南方口啃起了馒头——这是自2016年7月份他遭遇车祸昏迷后,第一次亲口吃饭。病人的母亲不禁双目浸湿,仿佛迎接久出归家的孩子。看着这一幕,我心中一块石头落地,这标志着,一个多月前连续奋战16小时、历经8个手术的“复杂难愈性气管食管瘘修复术”终于成功了。出院前一天,吃上了第一口饭的小谢与吴旭教授、陈旭源医师合影病情回顾送病人出院时,他的母亲握着我的手,激动地有点颤抖。我不禁想起她第一次来找我的情景。那时候,她已经在多地寻医无门,耗费巨大而捉襟见肘。所以,面对我时,她显得急切而犹犹豫豫,当我承诺要尽我所能时,她也曾如此激动。病人名为小谢,于2016年7月9日不幸遭遇车祸而昏迷,随后在当地医院做了气管切开术,又导致气管食管瘘,肺部感染反复住院。因为再次手术的风险巨大,当地医院坚持保守治疗,家里积蓄也渐渐花光。为了寻找愿意开刀的医生,小谢一家人可是吃尽了苦头,最后终于打听到南方医院,并找到了我。面对慕名由广西而来的病人,我无法拒绝,很快就组织了医疗团队。我先了解了小谢的求医经历,对患处做了全面检查。我发现,在外地的手术有不妥之处,导致修复难度增加。我建议先保守观察一下,再进行一下步计划。但是没想到,小谢回到广西后,小谢又在当地医院进行了气管支架置入术,不幸的是,手术后气管食管瘘瘘口长度又增加了。小谢一家人再次从广西来到广州。我明白,手术已经是唯一选择。12月3日造影显示食管瘘口6mm,回当地手术+保守治疗后,2月27日造影显示瘘口增大到1.2cm2017年3月份(右)胃镜下瘘口明显比2016年9月份(左)时大,可通过胃镜看到气管套囊设计方案只有进行修补瘘口的手术,才有可能从根本上解决肺部感染的问题。这种手术难度极大,术后感染复发的风险很高,必须反复推敲,设计严密的个体化手术方案,才能确保一次性成功。手术的关键是瘘口的显示。经过外地医院的不当处理后,小谢声门下气管几乎挛缩闭塞,连最小号的纤维支气管镜都无法通过,这也意味着术前无法明确气管瘘口的位置和大小。手术当天必须摸着石头过河,这无疑是一道难题。此外,如何保障修补后瘘口不会复发也是另一个棘手的问题。我通过查阅国内外的相关文献发现,在以往的复杂案例中,曾有人用胸大肌、胸锁乳突肌等肌瓣修复瘘口。但这种相邻肌肉相对血供难以保证, 组织量较少。而小谢的瘘口较大,常规肌瓣无法有效填充。看来,我必须用私人订制的方式,为小谢设计一套专用的修复方式,这将是一种创新,没有前例可遵循。在苦心思考后,我请来了南方医院整形科刘晓军教授,我们决定选择带蒂的斜方肌肌瓣加强修复气管食管瘘。因为该肌瓣有明确的供血血管,有助于组织修复且抗感染能力强;肌瓣较长,能够从背部转移至前胸的瘘口;肌瓣的末端较宽,能够满足覆盖较大瘘口的需求。明确了手术方案后,我邀请刘晓军教授亲自操刀,进行肌瓣的制备。手术最后定名为:背部切口带蒂斜方肌瓣制备 + 右胸锁乳突肌前缘切口、胸骨正中部分劈开切口及左部分胸锁乳突肌前缘切口气管食管瘘探查 + 颈部隧道制备术 + 气管切开术 + 气管异物 (塑胶管、钢丝) 取出 + 气管瘘口修补 + 食管瘘口修补 + 斜方肌肌瓣加固食管及气管修补术。刘晓军教授完美制备带蒂斜方肌瓣,该瓣的末端长达4cm,厚度接近1cm,足够填充用 当天唯一的食粮就是一袋250ml的糖盐水 吴旭教授团队与刘晓军教授团队正在手术歼灭战变成了遭遇战2017年3月10日,小谢进行了手术。不料,原本设计严密的手术意外频频,歼灭战变成了遭遇战。经历长期感染后食管气管间结缔组织瘢痕化并牵拉食管壁,使得手术室常规的胃镜无法顺利进入食管探查,术中无法重新定位食管瘘口的位置;感染后致密的周边组织、丰富的颈部血管和重要的神经大大增加了分离食管气管的难度;术中发现外地医院手术放置的塑胶气管支架刚好挡住气管瘘口的上半段,当取出支架拿尺子一量,发现实际瘘口直径居然长达3cm,十分罕见!种种突发情况逼着我们不停做出对策,一步步解决问题。幸好,我们的团队是强大的。除了整形科刘晓军教授的团队外,耳鼻喉科、消化内科等相关医生同台会诊,这使得每次出现意外都迎刃而解。从早上9点到第二天凌晨1点,整整历经16小时,八个手术合一,我们的团队再次诠释了“战无不胜”的理念,成功完成本例特大型手术。手术中的“遭遇战”:取出气管内异物——塑胶支架和钢丝康复出院术后经过重症医学科、惠侨医疗中心医护团队的精心护理,小谢终于拔掉带了287天的鼻肠管,康复出院。此次复杂难愈性气管食管瘘手术的成功,宣告着在创造医学奇迹之路上立下了又一座不可磨灭的里程碑,在“战无不胜”的旗帜下,我和我的团队必将勇往前行!术后20天,喝美兰稀释液可见少量从气管切开处溢出,瘘口仍未完全愈合之后连续喝甲硝唑+庆大霉素7天,4月7日再次喝美兰稀释液后未见溢出术后40天,上消化道造影提示原食道-气管瘘口已闭合;胃镜下瘘口修复后愈合良好,这再次印证了吴旭教授使用带蒂斜方肌肌瓣的明智——只有这么大的肌瓣才能有效填补直径3cm的复杂、难愈性食管气管瘘口经教育部科技查新工作站报告:该病例为世界首例使用带蒂斜方肌肌瓣修复气管食管瘘的病例“南方一柱,吴氏一刀”——出院前小谢一家与吴旭教授、刘晓军教授等医护人员合影留念媒体报道后记:历史发展告诉我们,医学是一个不断挑战过去、创造新的记录、改写教科书的过程,医学是门不断挑战禁忌的科学。开胸手术曾经是医学的禁忌,随着时间的进展,开胸手术逐渐被认可、传播,直至发展出了胸外科学。现在的手术禁区在将来可能就是一个手术的适应症,本次手术挑战了胸外科学的一些手术禁区,这也再次证明了这条医学发展的规律。附:世界首例带蒂斜方肌肌瓣修复复杂难愈性气管食管瘘病例简要介绍1、病情简介:2016.07.09车祸伤于佛山市第五人民医院行经口气管插管辅助通气;2016.07.12行气管切开(外伤后3天) ;2016.09.07胃镜证实气管食管瘘(气管切开约2月);2016.09.11因肺部感染在南方医院胸外科治疗;2016.09.19纤支镜证实气道瘢痕挛缩闭塞;2016.10.20因肺部感染在广西容县医院治疗;2016.12.03南方医院上消化道造影示瘘口宽度6mm;2017.01.19广西玉林市第一人民医院耳鼻喉科行气管支架置入术,术后气管食管瘘仍然存在,手术失败;2017.02.27南方医院复查上消化道造影,显示气管食管瘘瘘口扩大为原来两倍以上;2016.9月至今7个月无法进食。2、疾病简述:气管是人体呼吸的通道,食管是咽和胃之间的消化管道,在颈胸部气管与食管相伴而行,气管在前方,食管在后方。气管食管瘘是由于多种原因导致气管后壁发生坏死,并向后穿透气管壁,形成气管后壁与食管前壁间的异常通道,临床上较为少见,文献报道死亡率高达62.5%。简单来说,气管食管瘘的形成会使得我们吃进去的东西通过瘘口流到肺部,导致肺部感染等相关病变,严重时导致患者死亡。以往的气管食管瘘有两种治疗方式,①保守治疗(禁食禁水、控制感染、 留置胃管充分引流、 抑制胃酸分泌及空肠营养等系统治疗);②手术治疗(多数学者仍认为手术治疗是首选方案 ,尤其是非肿瘤原因引起的气管食管瘘)。斜方肌如下图所示为人体颈背部的一块扁平的肌肉,斜方肌修复气管食管瘘是将上述的斜方肌分离并转移到前胸,用来填补、加固、隔断气管与食管之间的异常通道,避免进食的食物流到肺部。以往的气管食管瘘手术修复有使用胸大肌、胸骨甲状肌、背阔肌、颈扩肌、肌蒂皮瓣、胸骨舌骨肌瓣、胸腔外肌修复气管食管瘘,上述肌肉组织修复气管食管瘘的好处是损伤小,肌瓣容易制备,缺点是肌瓣相对较小或者较短,填补较大瘘口的可行性较小,手术失败的几率增加。3、病例分析:该患者病程漫长,气管食管瘘已发展为慢性气管食管瘘,外院手术失败,手术区域局部解剖结构复杂,同时长期的治疗使得患者家庭人力财力都已捉襟见肘,此次手术需要万无一失。此次选择斜方肌是考虑:①斜方肌较长,可以转移至前胸区域填补瘘口;②斜方肌有固定的知名的供血血管(颈横动脉斜方肌肌支),能够保证转移后有足够的血液供应,促进组织修复,同时具备较好的抗感染能力;③斜方肌肌瓣的末端(即填补瘘口的组织)较为宽大,可以满足覆盖较大瘘口的要求,避免瘘口修复失败。以上斜方肌肌瓣具备的三个特点是其他肌瓣无法完全满足的。这次世界首例的带蒂斜方肌肌瓣修复气管食管瘘手术的成功对今后气管食管瘘中的复杂病例、难愈性病例、瘘口较大的病例具有良好的指导及借鉴作用。(END)
吴旭 主任医师 南方医科大学南方医院 胸外科3424人已读
问诊记录 查看全部
- 发现肺结节8天 患者4月9日体检胸部CT提示双肺纹理清晰,走行自然,肺野透光... 请医生帮忙看一下云影片,判断一下结节的恶性良性,并给出治疗或者做哪些进一步检查的意见。总交流次数7已给处置建议
- 发现肺部结节约2年余 患者诉于22年4月27日行胸部CT提示双乳房外形、密度呈整形... 帮我看一下我这个肺结节的情况严重吗?因为不懂,感觉比之前的结节大了,想知道详细,总交流次数8已给处置建议
- 因为肋骨骨折拍了一个CT,显示有结节 这是之前拍的片子,是因为肋骨骨折去拍的片子,然后医生也没有说... 我想问一下,这个结节有没有问题?有没有影响呢?总交流次数15已给处置建议
- 肺结节 本人一直支扩伴感染。一直双肺以来微小结节。医生说炎症留下。今... 肺结节总交流次数9已给处置建议
- 两肺小结节,右肺中叶磨玻璃结节6*9mm 2023年7月份因为左边最下面两根肋骨隐隐作痛,害怕是大病就... 随访多久复查,大小6*9mm,大小是0.6厘米还是0.9厘米。超过0.6厘米的磨玻璃结节一定是肺癌吗总交流次数23已给处置建议
总访问量 3,950,295次
在线服务患者 5,268位
科普文章 169篇
领导风采



